NIHSS与MAP在缺血性脑卒中溶栓后出血中的预测价值
2017-12-23黄瑞珏寿宇雁李兆燕
黄瑞珏,寿宇雁,李兆燕
(上海交通大学医学院附属第九人民医院,上海 200011)
NIHSS与MAP在缺血性脑卒中溶栓后出血中的预测价值
黄瑞珏,寿宇雁,李兆燕
(上海交通大学医学院附属第九人民医院,上海 200011)
目的评估美国国立卫生研究院卒中量表评分及平均动脉压在预测缺血性脑卒中溶栓后出血的价值。方法回顾性分析在本院接受溶栓治疗的108例缺血性脑卒中患者资料,依据溶栓后有无脑出血分为出血组36例及非出血组72例,比较两组溶栓前后美国国立卫生研究院卒中量表评分及平均动脉压,应用相关性分析评估高血压、糖尿病等基础疾病与溶栓后出血的相关性。结果出血组溶栓前后美国国立卫生研究院卒中量表评分分别为(13.41±3.92)分、(12.84±3.65)分,比较差异无统计学意义,溶栓前后平均动脉压分别为(110.32±8.12)mmHg、(115.23±6.79)mmHg,比较差异有统计学意义;非出血组溶栓前后美国国立卫生研究院卒中量表评分分别为(12.80±4.12)分、(7.83±4.18)分,比较差异有统计学意义,溶栓前后平均动脉压分别为(107.62±9.46)mmHg、(104.92±7.18)mmHg,比较差异无统计学意义。相关性分析结果显示,美国国立卫生研究院卒中量表分值及平均动脉压是缺血性脑卒中溶栓后出血的独立危险因素,高血压、糖尿病与溶栓后出血存在相关性。结论美国国立卫生研究院卒中量表评分及平均动脉压能有效预测缺血性脑卒中溶栓后出血的危险性,为临床治疗及护理提供帮助。
脑卒中;美国国立卫生研究院卒中量表;动脉压;出血
10.3969/j.issn.1671-9875.2017.12.012
脑卒中是人类致残和致死的主要病因之一,而急性缺血性脑卒中(acute ischemic stroke,AIS)约占全部脑卒中的2/3[1],且15%~30%的生存者遗留永久性的神经功能缺损[2]。AIS发病4.5 h内静脉溶栓是最有效的临床治疗措施[3]。溶栓治疗总体预后较好,能改善患者的神经功能缺损症状及提高患者生活质量[4-5],但溶栓后出血是静脉溶栓治疗不容忽视的最严重并发症,甚至死亡[6],病死率为50%~80%,严重致残高达90%[7]。寻找能预测溶栓后出血风险指标有着极其重要的临床意义。本研究通过对108例溶栓患者的美国国立卫生研究院卒中量表(NIHSS)[8]评分及平均动脉压(MAP)监测资料进行回顾性分析,探讨NIHSS和MAP在AIS溶栓后出血中的预测价值。现报告如下。
1 对象与方法
1.1 对象 选取2013年1月至2015年12月在本院接受重组组织型纤溶酶原激活剂(recombinant tissue plasminogen activator,rt-PA)溶栓治疗的AIS患者为研究对象。纳入标准:年龄18~80岁,发病1~4.5 h内,CT检查未发现脑梗死责任病灶。排除标准:既往有颅内出血,近3月有头颅外伤史,近3周有胃肠道或泌尿道出血病史,近2周进行过大的外科手术,近1周有不可压迫部位的动脉穿刺;近3月以来有脑梗死或心肌梗死病史;严重的心肝肾功能不全;已口服抗凝药物,且国际标准化比值(INR)>1;血小板计数<100×109/L,血糖低于2.8 mmol/L;妊娠、不合作者;收缩压>180 mmHg或舒张压>100 mmHg。
1.2 资料收集方法 根据本院对rt-PA溶栓病例要求,对所有进行溶栓患者的病例资料均需单独登记在指定数据库中。查询数据库,获取患者信息,内容包括性别、年龄、吸烟史、是否合并高血压/糖尿病、NIHSS评分、MAP、溶栓后24 h复查颅脑CT检查结果(有无出血)等。NIHSS包括11个项目,主要为意识(意识水平、意识水平提问、意识水平指令)、凝视、视野、面瘫、上肢运动、下肢运动、肢体共济失调、感觉、语言、构音障碍、忽视,由接受过NIHSS训练的医护人员在溶栓前及溶栓后24 h根据患者的临床症状给予相应的评分并记录,NIHSS总分42分,其分值的高低与疾病严重程度密切相关,分值越高,病情越重。MAP=舒张压+1/3脉压差,溶栓前以及溶栓后24 h的MAP为相应时间节点测量2次的平均值。
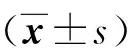
2 结 果
2.1 患者一般资料 符合纳入标准和排除标准患者108例,根据溶栓后24 h复查脑CT有无出血分为2组,出血组36例,非出血组72例,两组患者年龄、性别、吸烟史、合并疾病(高血压、糖尿病)等基线资料比较见表1。所有患者rt-PA溶栓治疗使用剂量为指南推荐的0.9 mg/kg,最大剂量为90 mg,溶栓前至溶栓后24 h内均接受心电监护。
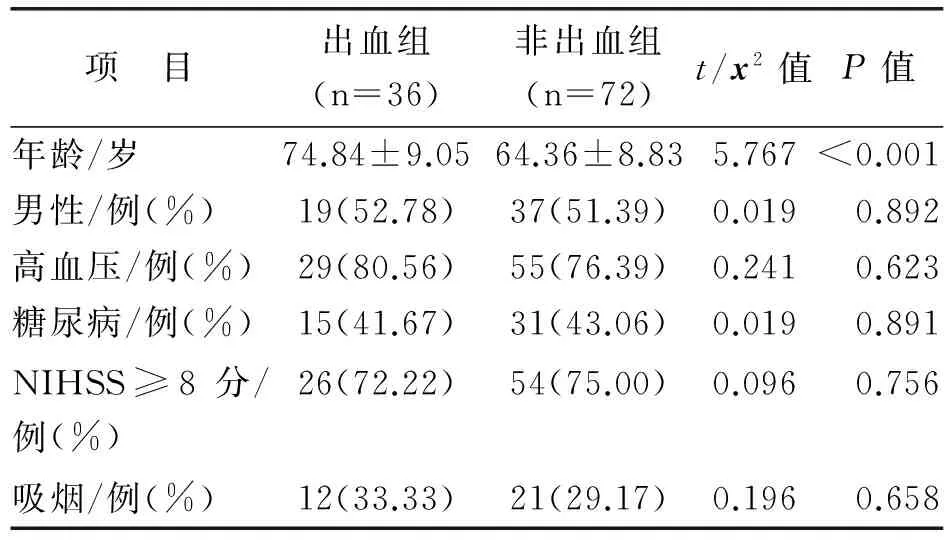
表1 两组患者一般资料比较
2.2 两组患者溶栓前后NIHSS评分比较 见表2。
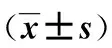
表2 两组患者溶栓前后NIHSS评分比较
2.3 两组患者溶栓前后MAP比较 见表3。

表3 两组患者溶栓前后MAP比较
2.4 溶栓后出血危险因素相关性分析 将出血组36例患者溶栓后出血为因变量,以溶栓后的MAP、NIHSS及高血压、糖尿病、吸烟、年龄等相关因素为自变量进行回归分析,统计结果显示MAP、NIHSS、高血压、糖尿病、年龄与溶栓后出血存在相关性,见表4。

表4 溶栓后出血与MAP、NIHSS及相关危险因素的Logistic回归分析
3 讨 论
3.1 NIHSS评分对溶栓后出血的预测作用 本研究结果显示,非出血组 NIHSS评分溶栓前为(12.80±4.12)分,溶栓后为(7.83±4.18)分,差值大于4分,而出血组NIHSS评分溶栓前为(13.41±3.92)分,溶栓后为(12.84±3.65)分,相关性分析显示,NIHSS评分与溶栓后出血存在相关性(OR=8.264,P<0.05),NIHSS是溶栓后出血的独立预测因子。与文献报道基本一致[9]。建议对所有接受溶栓的患者在溶栓前、溶栓结束时、溶栓后24 h进行NIHSS评分,如果患者意识、四肢肌力发生变化,随时进行NIHSS评分。
3.2 MAP对溶栓后出血的预测作用 血压是溶栓前后必须密切监测的临床指标,MAP是一个心动周期中动脉血压的平均值,正常成年人MAP为70~105 mmHg。MAP升高为中老年人脑卒中发病的危险因素,降低MAP是预防脑卒中发生的有效治疗措施,有研究显示,当MAP超过130 mmHg时脑卒中病死率显著增加[10]。本研究结果显示,非出血组溶栓后随着神经功能缺损的逐步改善,MAP值下降,溶栓前MAP为(107.62±9.46)mmHg,溶栓后为(104.92±7.18)mmHg,而出血组MAP溶栓前为(110.32±8.12)mmHg,溶栓后24 h为(115.23±6.79)mmHg,明显升高,P<0.05,通过Logistic回归分析显示,MAP与溶栓后出血存在正相关(OR=1.750,P=0.004),也是一个溶栓后出血的独立预测因子。所以溶栓后应密切血压监测,在溶栓治疗中至溶栓结束后2 h内每15 min测量1次血压,溶栓6 h内每30 min测量1次,然后每小时测量1次直至治疗后24 h。如果收缩压大于180 mmHg或舒张压大于105 mmHg,要复测1次,并遵医嘱给予相应治疗。
3.3 高血压和糖尿病与溶栓后出血的相关性 因高血压、糖尿病为AIS的独立危险因素[11],在本研究中,笔者也分析了高血压、糖尿病对溶栓后出血的影响,研究结果显示,高血压与溶栓后出血相关性P=0.049,糖尿病与溶栓后出血相关性P=0.031,即患有高血压及糖尿病的患者在溶栓后发生出血的风险增加,与文献报道的一致[12-13]。故对合并有以上两种疾病的患者要充分告知家属溶栓后出血的风险增加,获得家属的理解。
3.4 年龄与溶栓后出血的相关性 在本研究中,出血组与非出血组的年龄比较,P<0.001,差异具有统计学意义,高龄患者易发生溶栓后出血并发症,对于高龄人群,溶栓后出血风险高于低龄人群[12],出血严重者,可能危及生命。在溶栓前谈话过程中,让家属知晓高龄患者溶栓后出血的风险较高。
[1] Mozaffarian D,Benjamin E,Go A,et al.Heart disease and stroke statistics-2015 update:a report from the American Heart Association[J].Circulation,2015,131(4):e29-e322.
[2] Rosamond W,Flegal K,Furie K,et al.Heart disease and stroke statistics-2008 update:a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee[J].Circulation,2008,117(4):e25-e146.
[3] Yeo LL,Paliwal P,Teoh HL,et a1.Timing of recanalization after intravenous thrombolysis and functional outcomes after acute ischemic stroke[J].JAMA Neurol,2013,70(3):353-358.
[4] 王萍,王思杰.细节化优质护理对脑梗死静脉溶栓患者临床疗效的影响[J].中国实用护理杂志,2012,28(10):12-13.
[5] Wardlaw JM,Murray V,Berge E,et al.Recombinant tissue plasminogen activator for acute ischaemic stroke:an updated systematic review and meta-analysis[J].Lancet,2012,379(9834):2364-2372.
[6] Paliwal PR,Ahmad A,Shen L,et al.Persistence of hyperdense middle cerebral artery sign on follow-up CT scan after intravenous thrombolysis is associated with poor outcome[J].Cerebrovasc Dis,2012,33(5):446-452.
[7] Seet RC,Rabinstein AA.Symptomatic intracranial hemorrhage following intravenous thrombolysis for acute ischemic stroke:a criticalreview of case definitions[J].Cerebrovasc Dis,2012,33(2):106-114.
[8] Aoki J,Kimura K,Koga M,et al.NIHSS-time score easily predicts outcomes in rt-PA patients:the SAMURAI rt-PA registry[J].J Neurol Sci,2013,327(1-2):6-11.
[9] 沈健,白青科,赵振国,等.多模式MRI指导的急性期脑梗死rt-PA静脉溶栓后的出血转化及相关因素分析[J].中风与神经疾病杂志,2013,30(7):619-621.
[10] 郑黎强.平均动脉压可预测缺血性卒中的危险[J].卒中杂志,2008,39(12):932.
[11] 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中和短暂性脑缺血发作二级预防指南2014[J].中华神经科杂志,2015,48(4):258-273.
[12] Al-Khaled M,Matthis C,Eggers J.Predictors of in-hospital nortality and the risk of symptomatic intracerebral hemorrhage after thrombolytic therapy with recombinant tissue plasminogen activator in acute ischemie stroke[J].J Stroke Cerebrovasc Dis,2014,23(1):7-11.
[13] 万锦平,张圣,刘克勤,等.急性缺血性卒中患者静脉溶栓后不同部位出血转化的危险因素及预后分析[J].浙江大学学报:医学版,2014,43(1):36-42.
黄瑞珏(1980-),女,本科,护师.
2017-07-12
寿宇雁,上海交通大学医学院附属第九人民医院
R473.74
A
1671-9875(2017)12-1280-03
