早产儿支气管肺发育不良高危因素临床分析
2017-12-07杨芸梁慕琼
杨芸 梁慕琼
(台山市妇幼保健院 广东 台山 529200)
早产儿支气管肺发育不良高危因素临床分析
杨芸 梁慕琼
(台山市妇幼保健院 广东 台山 529200)
目的分析支气管肺发育不良(BPD)早产儿的临床特点,探讨其发病的高危因素及防治措施。方法选取2011年1月至2017 年1月台山市妇幼保健院收治的105例住院时间超过28 d的早产儿作为研究对象,按诊断结果分成两组,最终诊断BPD的早产儿为观察组(n=15),同期未患BPD的早产儿为对照组(n=90)。比较两组患儿性别、胎龄、出生体质量、是否应用肺表面活性物质、是否产前使用糖皮质激素、是否合并感染(包括宫内感染和出生后感染)、是否机械通气、吸氧时间,并统计分析导致BPD的影响因素。结果观察组的胎龄、出生体质量均小于对照组,合并感染(包括宫内感染和出生后感染)率、实施机械通气率、吸氧时间均大于对照组,差异有统计学意义(P均<0.05)。结论胎龄小、出生体质量低、合并感染、吸氧时间长及实施机械通气可能是早产儿肺发育不良的高危因素。避免早产,缩短机械通气的时间,避免长时间给氧,防治感染是防治BPD的重要措施。
早产儿;支气管肺发育不良;影响
支气管肺发育不良(bronchopulmonary dysplasia,BPD)是一种早产儿少见的慢性肺病,特征为肺泡结构停止生长发育或肺泡结构缺失,目前其发病机制尚不明确,认为可能是肺发育过程中血管内皮生长因子信号受损和一氧化氮生成减少,从而导致肺发育期间肺泡和肺血管的发育障碍。早产儿的肺发育水平不仅影响BPD患儿的生存,也决定了幸存早产儿成年后的肺功能状况。BPD患儿长期依赖氧气生存,除了损害肺功能外,还会影响远期体格和智能发育,严重影响早产儿的存活率和远期生活质量。本研究旨在分析支气管肺发育不良早产儿的临床特点,探讨其发病的高危因素及防治措施,以指导临床工作。
1 资料与方法
1.1一般资料选取台山市妇幼保健院2011年1月至2017年1月收治的105例住院时间超过28 d的早产儿作为研究对象,所选择的受试患儿临床资料齐全,且监护人配合治疗。最终诊断BPD的早产儿为观察组(15例),其中男 9例,女 6例,平均病程为(40.33±10.74)d;同期未患BPD的早产儿为对照组(90例),其中男 59例,女31例,平均病程为(45.33±15.35)d。两组早产儿一般资料比较,差异无统计学意义(P>0.05),具有可比性。入组标准:30~90 d的患儿;罹患支气管肺发育不良;诊断标准依据美国国家儿童保健及人类发展研究院(NICHD)根据末次月经后孕龄(PMA)定义的早产儿支气管肺发育不良诊断标准[1]。排除标准:人类免疫缺陷病毒感染患儿;自身免疫性疾病患儿;严重的先天性心脏病患儿。
1.2观察指标统计所有早产儿的胎龄,出生体质量,是否应用肺表面活性物质,是否有合并感染(包括宫内感染和出生后感染),是否机械通气,吸氧时间,产前是否使用糖皮质激素,分析上述指标与支气管肺发育不良之间的关系。
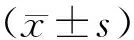
2 结果
观察组的胎龄、出生体质量均小于对照组,合并感染(包括宫内感染和出生后感染)率、实施机械通气率、吸氧时间均大于对照组,差异有统计学意义(P均<0.05)。见表1。

表1 早产儿肺发育不良的影响分析
3 讨论
BPD属于早产儿罹患的慢性肺疾病,其肺部组织的弹力纤维与结缔组织均发育不良,肺泡数目减少而体积增大,长时间的机械通气或者高氧通气是诱发该病的关键原因[2-3]。本研究结果显示,观察组的胎龄、出生体质量均小于对照组,合并感染(包括宫内感染和出生后感染)率、实施机械通气率、吸氧时间均大于对照组比较,差异有统计学意义(P均<0.05)。该结果提示胎龄小、出生体质量低、合并感染、吸氧时间长及实施机械通气可能是早产儿肺发育不良的高危因素。高浓度氧气可直接损伤肺泡上皮细胞,毛细血管内皮细胞,引起组织发生炎症和水肿,大致肺表面活性物质的活性降低;同时,由于早产儿抗氧化酶活性低,清除氧自由基的能力有限,最终导致肺组织损伤[4]。机械通气时高气压或高容量通气可造成肺泡基底膜发生破裂,并诱导炎性因子瀑布级联反应,导致肺组织损伤进一步加重[5]。同时当肺发生修复时,易向纤维化发展,最终导致BPD。机械通气时间越长,气道压力及吸入氧浓度越高,BPD发生率越高,这是因为高容量和高压力的通气容易造成肺泡的过度充气,损伤肺泡上皮细胞和毛细血管。此外,炎症是诱发BPD的关键,即感染是BPD的重要诱因。早产儿出生后常需机械通气及气管插管,易引起反复肺部感染,其能够导致炎性因子的瀑布反应,造成肺组织受损。本研究中,产前使用糖皮质激素及应用PS均无统计学意义。该结果可能与本研究样本量较小有关,有待进一步多中心、大数据深入研究。
综上所述,胎龄小、出生体质量低、合并感染、吸氧时间长及实施机械通气可能是早产儿肺发育不良的高危因素。避免早产,缩短机械通气的时间,避免长时间给氧,防治感染是防治BPD的重要措施。
[1] 邵肖梅.实用新生儿学[M].第4版.北京:人民卫生出版社,2011:416-423.
[2] Northway W H,Rosan R C,Porter D Y.Pulmonary disease following respirator therapy of hyaline-membrane disease:bronchopulmonary dysphasia[J].N Engl J Med,1967,276(7):357-368.
[3] 常立文.早产儿慢性肺部疾病的防治进展[J].实用儿科临床杂志,2004,19(2):81-83.
[4] 钱莉玲,常立文,张谦慎,等.85%高浓度氧长期暴露诱发早产大鼠肺损伤[J].中国当代儿科杂志,2003,5(2):95-98.
[5] 陈幽,吴志军,韩玉昆,等.早产儿机械通气治疗后支气管肺发育不良危险因素分析[J].中国小儿急救医学,2006,13(5):426-428.
R 722.6
10.3969/j.issn.1004-437X.2017.21.018
2017-03-06)
