不同通气模式对高龄腹腔镜胆囊切除手术患者呼吸力学、血气分析及血流动力学的影响
2017-06-15郭建荣
程 勇 郭建荣 任 芹 吕 娜
(第二军医大学附属公利医院麻醉科,上海 200135)
不同通气模式对高龄腹腔镜胆囊切除手术患者呼吸力学、血气分析及血流动力学的影响
程 勇 郭建荣 任 芹 吕 娜
(第二军医大学附属公利医院麻醉科,上海 200135)
目的 比较3种不同通气模式对高龄腹腔镜胆囊切除手术患者呼吸力学、血气分析及血流动力学的影响。方法 2013年5月至2014年5月择期在全麻下行腹腔镜胆囊切除术的高龄患者60例,年龄≥70岁,美国麻醉医师协会(ASA)Ⅰ~Ⅱ级,随机分为3组,每组20例。麻醉诱导和维持方法相同,气管插管后行机械通气,气腹前3组通气参数均设定为潮气量(VT)=10 ml/kg,呼吸频率(RR)=12次/min,吸呼比(I∶E)=1∶2。气腹后通气参数设定分别为:小VT组(L组)VT=7 ml/kg,RR=16次/min,I∶E=1∶2,呼气末正压(PEEP)=0;小VT+PEEP组(L+P组)VT=7 ml/kg,RR=12次/min,PEEP=5 cmH2O,I∶E=1∶2;大潮气量组(C组)通气参数同气腹前。分别记录气管插管前(T0)、气腹前(T1)、气腹后15 min(T2)、气腹结束时(T3)、手术结束时(T4)、气管拔管后(T5)的心率(HR)、平均动脉压(MAP);抽取动脉血监测各时点pH值、动脉血氧分压(PaO2)及动脉血二氧化碳分压(PaCO2);监测并记录T1、T2、T3时的气道峰压(Ppeak),气道平台压(Pplat),同时计算肺泡动态顺应性(Cd)〔Cd=VT/(Ppeak-PEEP)〕;监测并记录T1、T2、T3、T4时的呼末二氧化碳(PETCO2)。结果 气腹后3组Ppeak及Pplat均升高(P<0.05),以C组升高最为明显(P<0.05)。随着气腹时间的增加,C组数值进一步升高(P<0.05)。3组气腹后Cd均下降(P<0.05),以L+P组降低幅度最低(P<0.05)。3组气腹后PETCO2均显著升高(P<0.05),以L组升高最为明显,随着气腹时间的增加,L组数据进一步升高(P<0.05)。L组气腹后pH降低,随着气腹时间的延长,L组进一步降低(P<0.05)。至手术结束时L组pH值仍与气腹前有明显差异(P<0.05)。L组气腹后PaCO2升高(P<0.05),手术结束时L组PaCO2与气腹前仍有显著差异(P<0.05)。结论 小VT结合低水平PEEP通气在高龄患者腹腔镜胆囊切除术中可以有效地降低气道压,预防肺损伤,同时可提高通气效果,避免CO2蓄积,是一种安全有效的通气方式。
腹腔镜;高龄;呼吸力学;肺动态顺应性;血气分析
腹腔镜胆囊切除术因创伤小、术后痛苦少、恢复快等优点已成为治疗胆囊结石或胆囊息肉的首选手术方法。随着人口老龄化的进展,越来越多的高龄患者接受了此类手术治疗。该手术中人工气腹往往严重扰乱患者的呼吸及循环功能,可导致功能残气量减少,肺顺应性降低,气道压力增高,使肺泡通气/血流比例失调〔1〕。传统的大潮气量(VT)通气方式可能会导致机械性通气肺损伤。已有研究表明,以小VT、低气道压力、呼气末正压(PEEP)等为策略的保护性肺通气应用在呼吸窘迫综合征的治疗中,可明显改善氧合,降低病死率〔2〕。但对高龄患者,此类研究较少。本研究旨在观察不同通气策略对高龄腹腔镜胆囊切除患者的呼吸力学、血气分析及血流动力学的影响,旨在寻求一种临床上比较理想的安全通气模式,提高患者的整体治疗质量,降低医疗成本。
1 资料与方法
1.1 一般资料 本研究已得到医院伦理委员会批准,由患者或亲属签署知情同意书。选择于2013年5月至2014年5月择期行腹腔镜胆囊切除术的高龄患者60例,年龄≥70岁,美国麻醉医师协会(ASA)Ⅰ~Ⅱ级,既往无慢性肺部疾病史,术前胸片、肺功能、动脉血气分析基本正常。排除术前3个月内接受免疫抑制剂治疗或有明显呼吸系统感染征象者。将60例患者依据不同通气模式随机分成3组:小VT组(L组)、小VT+PEEP组(L+P组)及大VT组(C组),每组20例。3组一般资料比较见表1,差异无统计学意义(P>0.05)。

表1 3组一般资料比较
1.2 方法
1.2.1 麻醉方法 所有患者未用术前用药,入室后接GE S/5监护仪,监测心电图(ECG)、脉搏氧饱和度(SpO2)、无创动脉压(NIBP),开放外周静脉,在局麻下行桡动脉穿刺置管用于测压和检测血气,记录平均动脉压(MAP)。3组患者麻醉诱导和维持方法相同。麻醉诱导:面罩给氧去氮,依次静脉注射咪达唑仑0.02~0.03 mg/kg、舒芬太尼0.4~0.5 μg/kg、顺苯磺酸阿曲库铵0.15 mg/kg、丙泊酚1~2 mg/kg,待肌松完善后行气管插管,接Dr ge Primus麻醉机容量模式控制呼吸。听诊确认气管导管位置正确。麻醉维持:丙泊酚4~10 mg·kg-1·h-1、瑞芬太尼0.15~0.25 μg·kg-1·h-1、顺苯磺酸阿曲库铵0.1~0.2 mg·kg-1·h-1持续泵注,维持麻醉深度(BIS值)维持在45~60。
1.2.2 通气模式设定 插管后气腹前3组通气参数设定均为:VT=10 ml/kg,呼吸频率(RR)=12次/min,吸呼比(I∶E)=1∶2。气腹后3组通气参数设置如下:L组VT=7 ml/kg,RR=16次/min,I∶E=1∶2,PEEP=0;L+P组VT=7 ml/kg,RR=12次/min,PEEP=5 cmH2O,I∶E=1∶2;C组通气参数同气腹前。
1.2.3 观察指标 分别记录气管插管前(T0)、气腹前(T1)、气腹后15 min(T2)、气腹结束时(T3)、手术结束时(T4)、气管拔管后(T5)的心率(HR)、MAP;抽取动脉血,用雷度 ABL-90血气分析仪检测T0、T1、T2、T3、T4及T5时点的pH值、动脉血氧分压(PaO2)和动脉血二氧化碳分压(PaCO2);监测并记录T1、T2、T3时点的气道峰压(Ppeak)、气道平台压(Pplat),同时计算肺泡动态顺应性(Cd),Cd=VT/(Ppeak-PEEP);监测并记录T1、T2、T3、T4时的呼末二氧化碳分压(PETCO2)。
1.3 统计学方法 应用SPSS19.0统计软件进行χ2检验及单因素方差分析。
2 结 果
2.1 血流动力学指标比较 3组各时点血流动力学指标无显著差异(P>0.05),见表2。
2.2 呼吸力学指标比较 各组Ppeak及Pplat气腹前无明显差异(P>0.05),气腹后各组均有所升高(均P<0.05),以C组升高最为明显。随着气腹时间的增加,C组数值进一步升高。各组Cd气腹前无明显差异,气腹后均明显下降,以L+P组降低幅度最低(P<0.05)。各组PETCO2气腹前无明显差异(P>0.05),气腹后均有所升高(P<0.05),以L组升高最为明显,随着气腹时间的增加,L组数据进一步升高,见表3。
2.3 血气分析指标比较 各组pH值气腹前无明显差异(P>0.05),气腹后L组显著降低(P<0.05)。随着气腹时间的延长,L组逐步降低,至手术结束时L组pH值仍与气腹前有明显差异(P<0.05)。各组各时点PaO2均无显著差异(P>0.05)。各组PaCO2气腹前无明显差异(P>0.05),气腹后L组显著升高,手术结束时L组PaCO2与气腹前仍有显著差异(P<0.05),见表4。
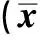
表2 各组患者术中血流动力学指标比较±s,n=20)
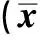
表3 各组患者术中呼吸力学指标比较±s,n=20)
1)L+P组与L组比较;2)C组与L组比较;3)C组与L+P组比较;4)同组内T2与T1时点比较;5)同组内T3与T2时点比较;6)同组内T4与T1时点比较,下表同

表4 各组患者术中血气指标比较
2.4 临床转归 L组患者中有1例因为术后PaCO2较高,在麻醉后恢复室(PACU)丙泊酚镇静延长机械通气时间15 min后顺利拔除气管导管,其余患者术后均在PACU顺利苏醒,术后24 h内随访未出现麻醉相关并发症。
3 讨 论
普通的机械通气一般采用8~12 ml/kg的VT,以维持正常或接近正常的pH、PaO2和PaCO2。但是研究表明大VT和高气道峰压是引起机械通气性肺损伤的主要危险因素〔3,4〕。8~12 ml/kg的VT设定,对于非气腹双肺正常通气患者属于正常,但对于CO2人工气腹机械通气而言相对过大,往往导致气道压明显升高。而小潮气量机械通气实质就是降低VT及气道压,如果同时辅助低水平PEEP,让肺泡在呼气末有所缓冲,均衡肺泡间压力,避免肺泡萎陷,降低机械通气时大小肺泡之间剪切力,减少肺损伤发生。本研究中三组患者在气腹后Ppeak和Pplat均有所上升,而大VT组上升更为明显,这对高龄患者而言可能带来潜在的肺损伤,本研究中VT组患者肺动态顺应性下降最为明显,这也证实了这一点。各组患者术中各时点MAP无明显差异,说明小VT结合PEEP通气未影响患者血流动力学稳定。这与秦培娟等〔5,6〕研究一致。有研究认为,PEEP能有效防止肺泡萎陷及不张,保持呼气末肺泡相对开放,同时也使已经塌陷的肺泡重新扩张〔7〕。由此可见小VT结合低水平PEEP的通气方式适合于高龄患者术中CO2气腹过程中。
人工气腹过程中,CO2可经腹膜毛细血管吸收入血,从而导致pH、PaCO2和PETCO2增高。本研究显示气腹过程中小VT通气虽然降低了气道压力,减少了肺损伤的可能,但是带来了高PaCO2、低pH值的CO2蓄积的风险。而小VT结合PEEP通气组,在气腹过程中也有PaCO2和PETCO2增高以及pH值的降低,但均处于正常高值范围内,术中未出现PaO2的降低。术中病人氧合充足的情况下,允许较短时间内动脉血CO2高于正常值范围,这可以使组织间氧与血红蛋白结合能力降低,有利于氧的释放,更有利于组织摄氧,保护重要脏器氧供〔8〕。本研究中,患者均行单纯腹腔镜胆囊切除术,手术时间较短,一般不超过90 min。在长时间的人工气腹过程中(如气腹时间大于120 min或更长),采用小VT结合PEEP的通气方法,是否会出现CO2蓄积、氧合不足、肺不张等不良情况,有待于进一步观察研究。
1 Hivonen EA,Nuutinen LS,Kauko M.Ventilation effects,blood gas changes,and oxygen consumption during laparoscopic hysterectomy〔J〕.Anesth Analg,1995;80(5):961-6.
2 Putensen C,Theuerkauf N,Zinserling J,etal.Meta-analysis:ventilation strategies and outcomes of the acute respiratory distress syndrome and acute lung injury〔J〕.Ann Intern Med,2009;151:566-76.
3 Pinhu L,Whitehead T,Evans T,etal.Ventilator-associated lung injury〔J〕.Lancet,2003;361:332-40.
4 Pinheiro de Oliveira R,Hetzel MP,dos Anjos Silva M,etal.Mechanical ventilation with high tidal volume induces inflammation in patients without lung disease〔J〕.Crit Care Med,2010;14:R39.
5 秦培娟,殷积慧,王桂娥,等.小潮气量加低水平呼气末正压通气对腹腔镜手术患者呼吸力学及肺氧合功能的影响〔J〕.中国微创外科杂志,2011;11(3):210-4.
6 曾 琼,孟 勇,朱四海,等.高呼气末正压小潮气量通气对肺功能正常患者血流动力学的影响〔J〕.临床麻醉学杂志,2009;25(2):109-12.
7 Wolthuis EK,Choi G,Dessing MC,etal.Mechanical ventilation with lower tidal volumes and positive end-expiratory pressure prevents pulmonary inflammation in patients without preexisting lung injury〔J〕.Anesthesiology,2008;108:46-54.
8 Laffey JG,Croinin D,McLoughlin P,etal.Permissive hypereapnia-role in protective lung ventilatory strategies〔J〕.Intensive Care Med,2004;30:347-56.
〔2015-12-11修回〕
(编辑 苑云杰/曹梦园)
上海市浦东新区卫生系统领先人才培养计划(No.PWR12013-03);第二军医大学附属公利医院青年基金项目(No.2012GLQN08)
郭建荣(1964-),男,博士后,主任医师,主要从事麻醉学基础与临床研究。
程 勇(1979-),男,硕士,主治医师,主要从事临床麻醉学研究。
R614.2
A
1005-9202(2017)10-2492-03;
10.3969/j.issn.1005-9202.2017.10.065
