延髓海绵状血管瘤的显微外科手术治疗
2017-06-09吴鹏飞王明昊崔晓王维赵丹刘济源马跃王英奇仇波陶钧王运杰
吴鹏飞,王明昊,崔晓,王维,赵丹,刘济源,马跃,王英奇,仇波,陶钧,王运杰
(中国医科大学附属第一医院神经外科,沈阳110001)
延髓海绵状血管瘤的显微外科手术治疗
吴鹏飞,王明昊,崔晓,王维,赵丹,刘济源,马跃,王英奇,仇波,陶钧,王运杰
(中国医科大学附属第一医院神经外科,沈阳110001)
目的探讨延髓海绵状血管瘤的显微外科手术治疗体会。方法回顾性分析显微外科手术治疗的21例延髓海绵状血管瘤患者的临床资料,其中男13例,女8例,年龄22~63岁,术前KPS评分76.5±10.2。主要临床表现包括肢体活动及感觉障碍、饮水呛咳、吞咽困难、共济失调、颈肩部疼痛、呼吸困难等。根据病灶所在部位,15例采用后正中经脉络膜裂入路,6例采用远外侧入路。术中均辅助行电生理监测及神经系统导航,并通过KPS评分对患者手术前后的生活质量进行评价,观察临床疗效及预后。结果21例延髓海绵状血管瘤均全部切除,无手术死亡病例。17例患者原发神经功能障碍有不同程度缓解或消失,4例原有症状加重,8例出现新的临床表现,主要包括对侧肢体肌力下降、顽固性呃逆、进行性吞咽困难伴声音嘶哑、呼吸功能下降、严重呼吸功能减弱、急性脑积水及昏迷。术后随访8~97个月(平均47.6个月),所有患者均能够生活自理,进行简单或正常的学习和工作,未见复发,无再次出血,术后KPS评分83.7±15.5。结论延髓海绵状血管瘤出血或症状进行性加重者应行积极的手术治疗,反复出血更是手术的绝对适应证。手术技巧和术中电生理监测及神经系统导航都有助于减少颅神经的损伤,保护脑干功能。
延髓;海绵状血管瘤;显微外科手术;神经系统导航;神经电生理技术
延髓海绵状血管瘤是发生于脑干最下端的一种先天性脑血管畸形,发病率为1.98%~17.5%[1-6],约占脑干海绵状血管瘤的11%~50%[6]。由于延髓具有第9至第12颅神经出入脑干及多个神经核,具有调节和控制机体的心跳、血压、呼吸、消化等重要功能,常被看作是机体的生命中枢,故延髓局部范围内的损害即可危及生命。本文回顾性分析2008年1月至2016年1月中国医科大学附属第一医院神经外科收治的行显微外科手术治疗的21例延髓海绵状血管瘤患者的临床资料,观察手术的临床疗效并对患者预后进行分析。
1 材料与方法
1.1 一般资料
延髓海绵状血管瘤患者21例,其中男13例,女8例,年龄22~63岁,平均(38.25±8.37)岁,病程1周~16个月,平均(8.23±6.96)个月,患者均有明确出血或反复出血病史。病灶均位于延髓,病变直径为0.8~1.5 cm,平均(1.1±0.3)cm。
1.2 临床表现
本组21例患者术前KPS评分76.5±10.2。临床症状及体征主要有一侧肢体活动及感觉障碍(7例)、饮水呛咳及吞咽困难(5例)、共济失调(3例)、呼吸困难(2例)、颈肩部疼痛(1例),同时多合并后组颅神经Ⅸ、Ⅹ、Ⅺ、Ⅻ受累症状。6例为急性起病,其余为反复出血致病情加重。
1.3 影像学表现
21例患者术前行计算机断层扫描(computed tomography,CT)、核磁共振成像(magnetic resonance imaging,MRI)、磁共振血管成像(magnetic resonance angiography,MRA)、计算机断层扫描血管造影(computed tomography angiography,CTA)及全脑血管数字减影造影(digital subtraction angiography,DSA)检查,其中病变位于延髓背侧及外侧者15例,位于延髓腹侧者6例。CT扫描表现为出血影像或混杂高密度影(图1A)。MRI影像示病灶均位于延髓,呈圆形或类圆形,T1WI呈等信号、低混杂改变(图1B、1C),T2WI呈等信号、高混杂改变,病灶呈“桑椹”样或“爆米花”样改变,周边可见环形低信号区(图1D、1E),水抑制成像边界清楚,水抑制试验阴性(图1F),增强无明显强化(图1G、1H)。MRA、CTA、DSA检查阴性(图1I)。此外,磁敏感成像序列对于诊断海绵状血管瘤有一定帮助。
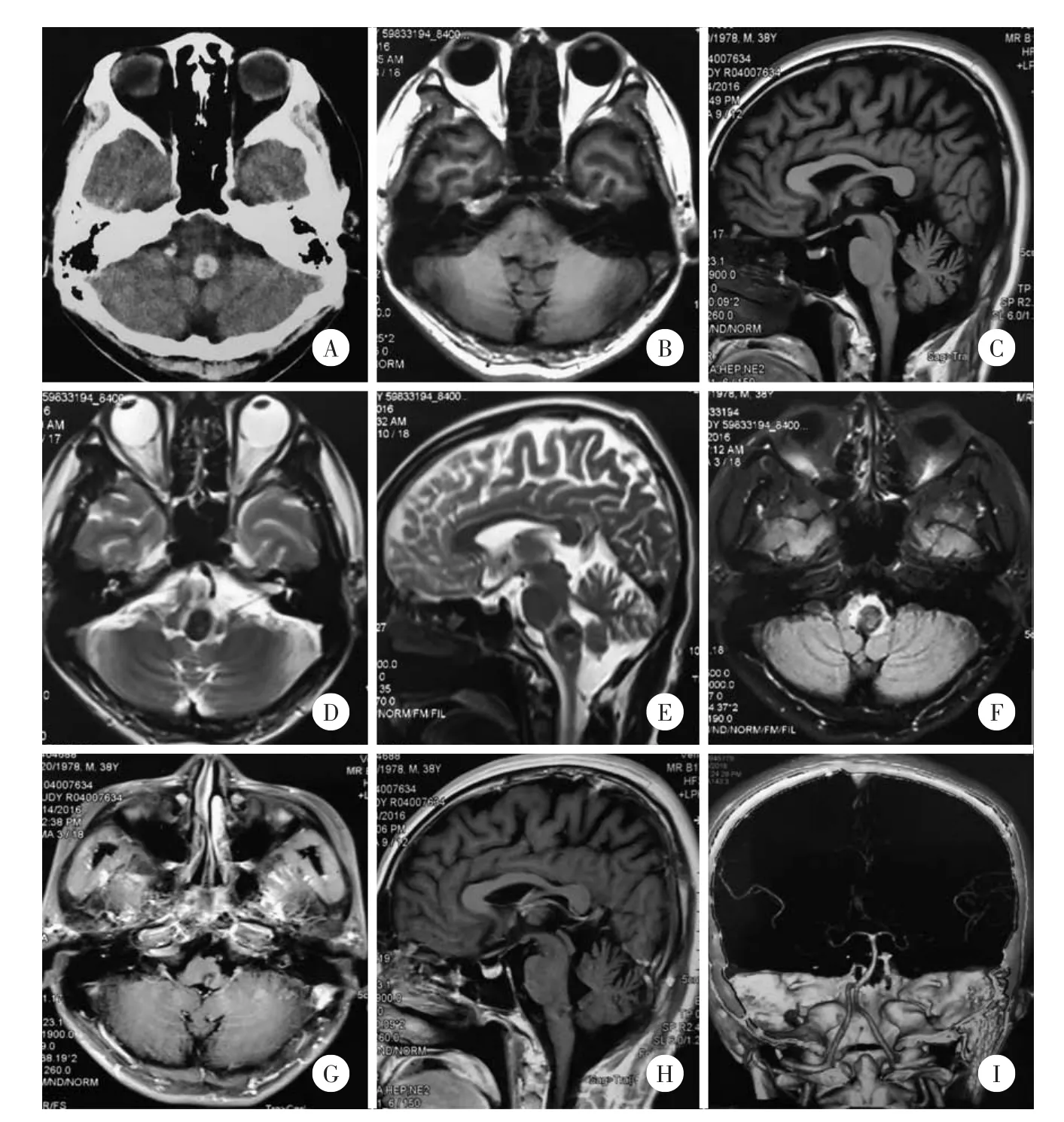
图1 延髓海绵状血管瘤术前影像学表现Fig.1 Preoperative radiology of the medulla oblongata cavernomas
1.4 手术入路及方法
15例病变位于延髓背侧或外侧的海绵状血管瘤采用枕下后正中经小脑延髓裂入路,6例病变位于延髓腹侧者采用远外侧入路,术中观察脑干局部呈暗褐色或轻微黄染的隆起,或利用神经外科导航定位。术中锐性分离小脑延髓池,向两侧分开小脑扁桃体,大部分的延髓海绵状血管瘤即可显现,或再向上显露斜向两侧外上方行走、桥脑和延髓分界线的髓纹,在髓纹向下方寻找,一般均能够辨认病变位置。沿黄染肿瘤最薄处纵形切开延髓即进入血肿腔,清除血肿后可见黄褐色相间的病灶。质地较硬,与含铁血黄素沉积的延髓组织部分胶质增生带粘连紧密,分离过程中交替灵活使用吸引器、双极电凝、微型病理钳等,不断分离松解粘连及切除病变。对于出入病灶的一些小的供血动脉和引流静脉,弱电凝后切断,不断冲水降温以避免热灼伤。完整切除病灶后,渗血较多时仍需弱电凝进行止血,少量渗血可用纤丝速即纱覆盖创面,术中切忌反复牵拉延髓,一切操作均在血肿腔内施行。术中应用神经电生理监测并注意保护后组脑神经及脑干核团,仔细辨认并保护椎动脉、小脑后下动脉、脊髓前动脉及脊髓后动脉。术后保留气管插管并下鼻饲管,患者完全清醒后拔出气管插管,确认患者无饮食呛咳情况下再拔出鼻饲管。
2 结果
本组21例患者术后均行头MRI检查(图2),病灶均全部切除,无手术死亡病例。17例患者原发神经功能障碍均有不同程度缓解或消失,4例原有症状加重,8例出现新的临床表现,主要包括对侧肢体肌力下降(3例)、顽固性呃逆(1例,术后6个月好转)、进行性吞咽困难伴声音嘶哑(3例,予以鼻饲营养3个月左右症状缓解)、呼吸功能下降(1例,应用气管插管呼吸机后1周好转)、严重呼吸功能障碍(1例,行气管切开并行呼吸机辅助呼吸2周后缓解)、急性脑积水及昏迷(1例,急诊行脑室外引流术后患者即清醒)。术后随访8~97个月(平均47.6个月),所有患者均能够生活自理,进行简单或正常的学习和工作,未见复发,无再次出血,术后KPS评分83.7± 15.5。
3 讨论
3.1 一般状况及临床表现的特殊性

图2 延髓海绵状血管瘤术后影像学表现Fig.2 Postoperative radiology of the medulla oblongata cavernomas
脑干是海绵状血管瘤的相对好发部位,近来关于脑干海绵状血管瘤的报道越来越多,且手术大多可取得较好的效果[7-15]。对于占脑干海绵状血管瘤11%~50%的延髓海绵状血管瘤来说[6],由于延髓特殊的位置和重要的功能,一度被认为是手术的禁区,近年来随着显微手术的进步以及神经电生理技术和神经系统导航技术的发展,使其手术成为可能。为了更加细致而全面地认识延髓海绵状血管瘤,本课题组对其进行了相关研究。
有报道[12]称脑干海绵状血管瘤较颅内其他部位的海绵状血管瘤更容易发生出血,其年出血率为2.4%~5%,再出血率为5.1%~34.7%[13]。而国内研究[14]报道其年出血率和再出血率分别为6%和57.4%,均较国外高。此外,有研究[15]报道延髓海绵状血管瘤首次出血后6个月内再出血率为54.5%,说明延髓海绵状血管瘤首次出血后6个月内再出血的风险相对较大,对于保守治疗的病例来说应特别注意再出血的发生。本组患者首次出血后6个月内再出血率为52.8%。
延髓海绵状血管瘤大多以瘤内出血起病,由于症状轻重不一,故有部分患者以保守治疗为主,这在一定程度上导致了瘤内反复出血的发生,本组延髓海绵状血管瘤患者反复出血率为71.43%,患者典型的临床表现以吞咽困难、饮水呛咳、共济失调、呼吸困难为主,同时伴有一侧肢体的运动、感觉障碍及后组颅神经症状,但很少出现颅内压增高表现。若延髓海绵状血管瘤急性出血阻塞四脑室,则会引起急性梗阻性脑积水,患者会在短时间内迅速昏迷,临床需紧急处理。这主要和延髓的位置和功能有关,延髓位于脑干最下端长约3.0 cm的范围之内,与后组颅神经及四脑室关系密切,延髓内的各核团及神经纤维主要位于四脑室髓纹以下平面,是呼吸循环中枢、后组颅神经及上下行神经纤维的必经之路。
在影像学方面,出血性病变在CT扫描上表现为血肿影像,CTA或DSA血管造影多不显影,很少能看到供血动脉及引流静脉[6],但偶尔会观察到有粗大的静脉与海绵状血管瘤相连。核磁共振对诊断延髓海绵状血管瘤有重要意义,其敏感性及特异性明显,主要影像为T1WI及T2WI上低信号环绕的“爆米花”或“桑椹”样混杂信号团块,T2WI更明显。另外,在T2WI上可见病变周围因含铁血黄素沉积而形成的低信号环,这是本病的特征性表现,且增强无明显强化[7-9,16-18]。延髓海绵状血管瘤的直径一般较小,本组病变直径为0.8~1.5 cm,平均为(1.1± 0.3)cm。
3.2 手术相关分析
延髓海绵状血管瘤作为脑干海绵状血管瘤的一种,其手术适应证与脑干海绵状血管瘤无明显不同,但仍有其独到之处。综合文献报道并结合临床实践,笔者认为:延髓海绵状血管瘤影像学诊断明确,临床表现进行性加重;瘤内有出血或反复出血,血肿张力大,出现颅内压增高表现或血肿尚未完全机化、周围组织玻璃样变及纤维化程度尚轻;血管瘤体积较大,有明显占位效应;血管瘤相对位于脑干浅表部位,可选择手术治疗。而对于偶然发现、无出血和临床症状、体积较小、临床症状不明显、相对位于延髓深部的血管瘤,任何手术入路显露病变均存在困难,预估手术风险极大的延髓海绵状血管瘤则不考虑手术治疗[3,13-14,19-20]。此外,由于延髓海绵状血管瘤首次出血后6个月内再出血概率超过50%[13-14],且延髓本身体积有限,故延髓海绵状血管瘤的体积大小只作为是否手术的参考指标,而不作为绝对标准。以上情况还需同时结合上述条件综合考虑。
对于延髓海绵状血管瘤伴发出血后的手术时机问题,大多数学者[13-14]认为早期手术效果会更好。综合分析,笔者认为其原因可能包括:(1)血肿本身可为手术提供一定的向导作用,且部分血肿已开始液化,易于吸除,为切除病变提供了良好的空间和手术视野,有利于对神经和血管的保护;(2)早期清除血肿及切除病变,可及时解除其对延髓的占位效应,减少对延髓的压迫,改善神经功能,否则一旦血肿机化或被胶质瘢痕围绕,会使手术的难度加大;(3)手术切除病灶能有效降低延髓海绵状血管瘤的致残率和致死率;(4)延髓海绵状血管瘤本身易反复出血,尤其首次出血后6个月内再出血概率大,故早期手术可避免再出血尤其是灾难性再出血可能。但是,也有学者[17,21]认为反复性出血的亚临床出血病例就诊后接受手术治疗,术中发现病灶界限清楚,比较容易切除。
手术入路的选择对延髓海绵状血管瘤来说相对单一,主要为后正中入路和远外侧入路,手术入路选择的基本原则为:(1)不仅要有利于肿瘤的显露,还要有利于肿瘤的全切;(2)避繁从简,选择从肿瘤距离脑干表面最薄处切开且尽量避免损伤脑干重要结构的入路;(3)可利用多模态技术,包括神经电生理技术、神经系统导航技术和术中多普勒超声技术等辅助选择最佳的手术入路,最大限度保护延髓功能和减少手术并发症。
术中所见的延髓海绵状血管瘤多不突出于四脑室底部或延髓表面,除非血肿张力比较高或病变导致延髓背侧水肿,此时可选择有明显隆起处进入,而在延髓背侧面未发现肿瘤时应纵行切开正常延髓背侧以寻找病灶;但由于病变常导致延髓背侧水肿或因严重出血而发生含铁血黄素沉着,故可选择有黄染处进入,采用弱电凝切断供血动脉及引流静脉以及大的渗血点,对少量渗血需采用纤丝速即纱压迫止血以防止损伤脑干其他小血管。在切除病变方面,笔者认为对于延髓海绵状血管瘤并不需追求整块切除,尽量分块切除,轻柔操作,减少对延髓的不必要牵拉,尽量不要突破胶质增生带或水肿带,以减少并发症发生的机会,避免导致脑干功能下降。本组21例延髓海绵状血管瘤患者行手术治疗,术前KPS评分76.5±10.2,术后KPS评分83.7± 15.5,术后患者生活质量得到明显改善。
综上所述,延髓海绵状血管瘤出血或症状进行性加重者应行积极的手术治疗,反复出血更是手术的绝对适应证。手术技巧和术中电生理监测及神经系统导航都有助于减少颅神经的损伤,保护脑干功能。
[1]ABLA AA,LEKOVIC GP,GARRETT M,et al.Cavernous malformations of the brainstem presenting in childhood:surgical experience in 40 patients[J].Neurosurgery,2010,67(6):1589-1598.DOI:10.1227/NEU.0b013e3181f8d1b2.
[2]MATHIESEN T,EDNER G,KIHLSTROM L.Deep and brainstem cavernomas:a consecutive 8-year series[J].J Neurosurg,2003,99(1):31-37.DOI:10.3171/jns.2003.99.1.0031.
[3]FERROLI P,SINISI M,FRANZINI A,et al.Brainstem cavernomas:longterm results of microsurgical resection in 52 patients[J].Neurosurgery,2005,56(6):1203-1212.
[4]KONDZIOLKA D,MONACO EA 3RD,LUNSFORD LD.Cavernous malformations and hemorrhage risk[J].Prog Neurol Surg,2013,27:141-146.DOI:10.1159/000341774.
[5]COFFEY RJ.Brainstem cavernomas[J].J Neurosurg,2003,99(6):1116-1117.
[6]HAUCK EF,BARNETT SL,WHITE JA,ET AL.Symptomatic brainstem cavernomas[J].Neurosurgery,2009,64(1):61-71.DOI:10.1227/01.NEU.0000335158.11692.53.
[7]NAYAK NR,THAWANI JP,SANBORN MR,et al.Endoscopic approaches to brainstem cavernous malformations:case series and review of the literature[J].Surg Neurol Int,2015,6:68.DOI:10.4103/2152-7806.155807.
[8]GARCIA RM,IVAN ME,LAWTON MT.Brainstem cavernous malformations:surgical results in 104 patients and a proposed grading system to predict neurological outcomes[J].Neurosurgery,2015,76(3):265-278.DOI:10.1227/NEU.0000000000000602.
[9]CAVALCANTI DD,PREUL MC,KALANI MY,et al.Microsurgical anatomy of safe entry zones to the brainstem[J].J Neurosurg,2016,124(5):1359-1376.DOI:10.3171/2015.4.JNS141945.
[10]GROSS BA,BATJER HH,AWAD IA,et al.Brainstem cavernous malformations:1390 surgical cases from the literature[J].World Neurosurg,2013,80(1/2):89-93.DOI:10.1016/j.wneu.2012.04. 002.
[11]毛颖.脑干海绵状血管畸形:个体化方案推荐[J].中华神经外科杂志,2015,31(5):433-435.DOI:10.3760/cma.j.issn.1001-2346.2015.05.001
[12]KUPERSMITH MJ,KALISH H,EPSTEIN F,et al.Natural history of brainstem cavernous malformations[J].Neurosurgery,2001,48(1):47-54.
[13]BRUNEAU M,BIJLENGA P,REVERDIN A,et al.Early surgery for brainstem cavernomas[J].Acta Neurochir(Wien),2006,148(4):405-414.DOI:10.1007/s00701-005-0671-7.
[14]WANG CC,LIU A,ZHANG JT,et al.Surgical management of brainstem cavernous malformations:report of 137 cases[J].Surg Neurol,2003,59(6):444-454.
[15]郝淑煜,张俊廷,王科,等.延髓海绵状血管瘤18例分析[J].中国微侵袭神经外科杂志,2010,15(4):167-168.
[16]DE OLIVEIRA JG,LEKOVIC GP,SAFAVI ABBASI S,et al.Supracerebellar infratentorial approach to cavernous malformations of the brainstem:surgical variants and clinical experience with 45 patients[J].Neurosurgery,2010,66(2):389-399.DOI:10.1227/01. NEU.0000363702.67016.5D.
[17]MATHIESEN T,EDNER G,KIHLSTROM L.Deep and brainstem cavernomas:a consecutive 8-year series[J].J Neurosurg,2003,99(1):31-37.DOI:10.3171/jns.2003.99.1.0031.
[18]SOLA RG,PULIDO P,PASTOR J,et al.Surgical treatment of symptomatic cavernous malformation of the brainstem[J].Acta Neurochir(Wien),2007,149(5):463-470.DOI:10.1007/s00701-007-1113-5.
[19]ZAUSINGER S,YOUSRY I,BRUECKMANN H,et al.Cavernous malformations of the brainstem:three-dimensional constructive interference in steady-state magnetic resonance imaging for improvement of surgical approach and clinical results[J].Neurosurgery,2006,58(2):322-330.DOI:10.1227/01.NEU.0000196442. 47101.F2.
[20]STEINBERG GK,CHANG SD,GEWIRTZ RJ,e t al.Microsurgical resection of brainstem,thalamic,and basal ganglia angiographically occult vascular malformations[J].Neurosurgery,2000,46(2):260-270.
[21]DUCKWORTH EA.Modern management of brainstem cavernous malformations[J].Neurol Clin,2010,28(4):887-898.DOI:10.1016/j.ncl.2010.03.018.
(编辑 陈姜)
Micro-surgical Treatment of Medulla Oblongata Cavernomas
WU Pengfei,WANG Minghao,CUI Xiao,WANG Wei,ZHAO Dan,LIU Jiyuan,MA Yue,WANG Yingqi,QIU Bo,TAO Jun,WANG Yunjie
(Department of Neurosurgery,The First Hospital,China Medical University,Shenyang 110001,China)
Objective To investigate the efficacy of micro-surgery for the treatment of medulla oblongata cavernomas.MethodsA retrospective analysis was conducted on the clinical data of 21 patients with cavernous hemangioma who
micro-surgical treatment.Of the 21 patients,13 were men and 8 women,aged 22 to 63 years.The preoperative Karnofsky performance status(KPS)score was 76.5±10.2.The main clinical manifestations included sensory disorder and difficulty swallowing etc.According to the location of the lesions,the posterior transchoroidal fissure approach was employed for 16 patients;far-lateral approach,5 patients.Electrophysiological monitoring and nervous system navigation were supplementarily adopted in both types of surgery.Further,KPS scoring was conducted to evaluate the patients’quality of life.ResultsThe medulla cavernous hemangioma was excised in all cases.For 17 patients with primary neurological disorders,their symptoms were alleviated or resolved;4 patients had severe symptoms and 8 presented with new clinical symptoms.A follow-up visit was conducted 8 to 97 months post-surgery(average 47.6 months).All patients were found capable of caring for themselves in daily life and performing simple or normal learning and working activities without recurrence or bleeding.The mean postoperative KPS score was 83.7±15.5.ConclusionPatients with medulla cavernous hemangioma bleeding or severe symptoms should actively seek surgical treatment.Repeated bleeding is the absolute indication for surgery.Surgical skills,electrophysiological monitoring,and nervous system navigation can reduce nervous system damage and protect the brainstem.The patient’s quality of life is expected to significantly improve after surgery.
medulla;cavernous hemangioma;micro-surgery;nervous system navigation;electrophysiological method
R651
B
0258-4646(2017)06-0505-05
10.12007/j.issn.0258-4646.2017.06.006
国家自然科学基金(81602209)
吴鹏飞(1974-),男,副教授,博士.
王运杰,E-mail:wyj024@vip.sina.com
2017-03-10
网络出版时间:
