MSCT对低危型、高危型胸腺瘤及胸腺癌的鉴别诊断价值
2017-03-09陆杨赵亚娥杨春燕尤小芳
陆杨, 赵亚娥, 杨春燕, 尤小芳
·胸部影像学·
MSCT对低危型、高危型胸腺瘤及胸腺癌的鉴别诊断价值
陆杨, 赵亚娥, 杨春燕, 尤小芳
目的:探讨MSCT对低危型、高危型胸腺瘤及胸腺癌的鉴别诊断价值。方法:将68例经穿刺或手术病理证实的胸腺上皮性肿瘤(TETs),按WHO简化病理分型分为低危型胸腺瘤、高危型胸腺瘤和胸腺癌三组,对三组的MSCT征象进行统计学分析。结果:68例TETs中,低危型胸腺瘤31例(A型4例、AB型19例、B1型8例)、高危型胸腺瘤15例(B2型9例、B3型6例)、胸腺癌22例。高危型胸腺瘤、胸腺癌均较低危型胸腺瘤更易表现为肿瘤边缘不规则或分叶(P均<0.05);高危型胸腺瘤、胸腺癌均较低危型胸腺瘤更易出现对胸膜/心包、邻近大血管侵犯(P均<0.05);增强后密度不均及囊变坏死率在胸腺癌和低危型胸腺瘤间均具有显著性差异(P均<0.001);胸腺癌出现纵隔淋巴结转移较低危型、高危型胸腺瘤更为常见(P<0.05);而瘤内钙化在三者间两两比较均无明显统计学差异(P均>0.05)。结论:MSCT对WHO简化病理分型的TETs具有一定的鉴别诊断价值。
胸腺肿瘤; 胸腺上皮肿瘤; 体层摄影术,X线计算机; 病理学
胸腺上皮性肿瘤(thymic epithelial tumors,TETs)是前纵隔最常见的原发肿瘤,起源于胸腺上皮细胞,临床治疗及预后差别较大。Jeong等[1]根据2004年修订的WHO分类法,将TETs组织学分型简化分为低危型胸腺瘤、高危型胸腺瘤及胸腺癌,文献报道这三组病变的预后有显著差别。CT是被广泛认可的术前诊断TETs的影像学检查方法。本文对68例经病理证实的TETs的CT表现进行回顾性分析,拟探讨不同病理分型TETs的MSCT特征及鉴别诊断。
材料与方法
1.临床资料
搜集2013年5月-2015年12月经穿刺病理或手术病理证实的68例TETs患者的临床、病理及影像学资料。68例TETs患者中,男36例,女32例,年龄21~74岁,平均(53.00±10.83)岁;经手术病理证实54例,穿刺活检病理证实14例。
2.CT检查方法和影像分析
所有患者均行CT平扫和增强扫描。采用64层螺旋CT扫描仪(Siemens Somatom Definition AS),扫描范围为胸廓入口至肾上腺水平,层厚5 mm。增强扫描采用非离子型对比剂(流率3.5 mL/s,剂量70~100 mL),分别于对比剂注射后30、90 s进行扫描。扫描完成后将薄层重建图像(层厚1 mm)传送至工作站进行后处理。由2名中级以上影像医师进行独立阅片,观察、评价内容包括:肿瘤边缘情况(光滑、分叶、不规则);增强后密度是否均匀;是否有囊变、坏死及钙化(囊变为平扫水样密度,坏死为增强后相对低密度,钙化为CT值>70 HU);有无胸膜及心包转移;有无胸腔积液或心包积液;有无大血管侵犯及纵隔淋巴结肿大(短径>1 cm)。
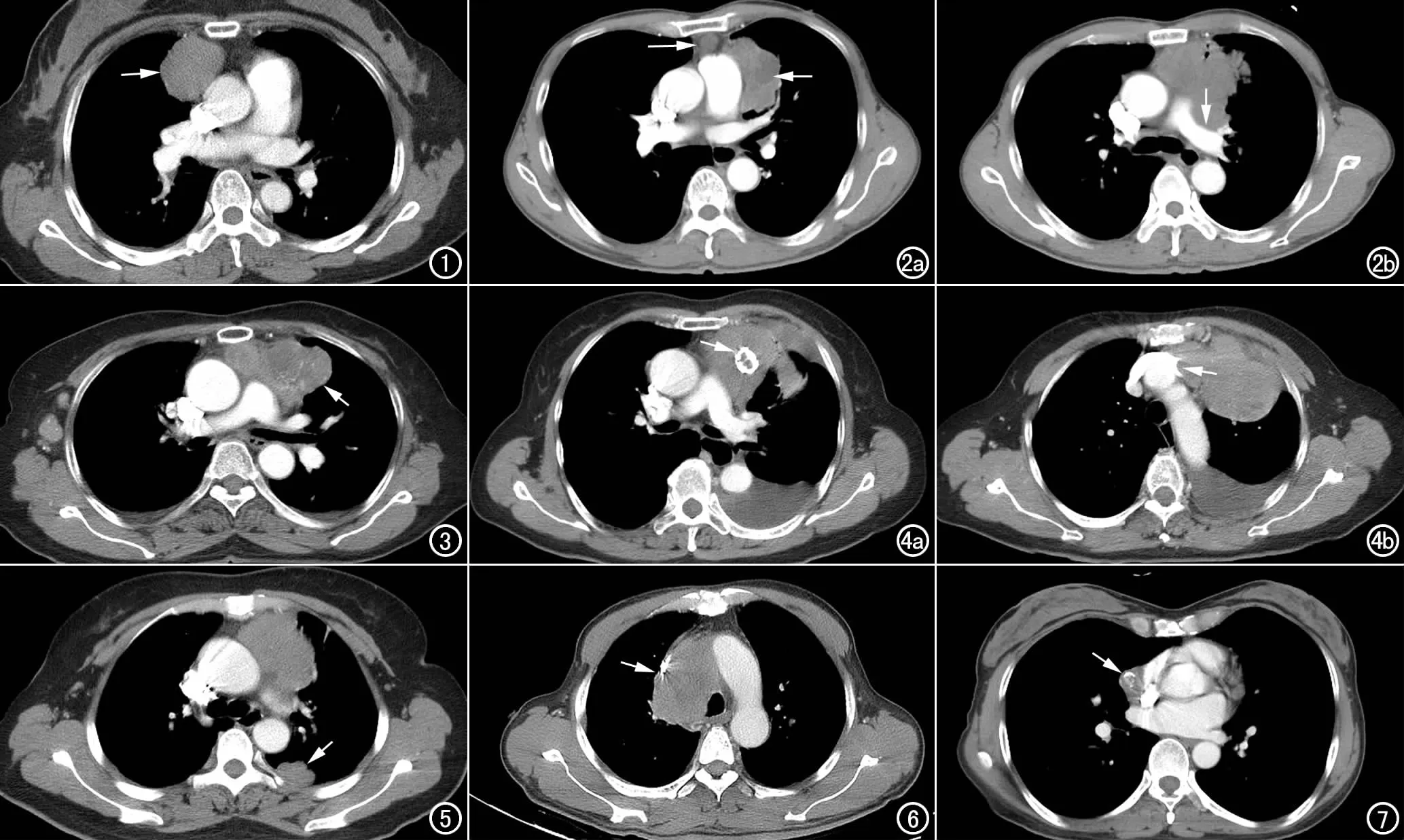
图1 女,52岁,低危型胸腺瘤(AB型)。CT增强扫描示右前纵隔卵圆形肿块影(箭),边缘光整,密度均匀,与大血管分界清晰。 图2 男,48岁,胸腺癌。a) CT增强扫描示左前纵隔肿块,边缘呈分叶状,内部密度不均匀,可见低密度区(短箭),前纵隔见一枚肿大淋巴结(长箭); b) CT增强扫描示肿块不均匀强化,边缘不规则,与左肺动脉界面呈灌铸式(箭)。 图3 女,64岁,胸腺癌。CT增强扫描示左前纵隔不规则肿块(箭),边缘分叶状,内部密度不均匀,两侧胸腔少量液性密度影,右侧腋下见肿大淋巴结。 图4 女,70岁,高危型胸腺瘤(B2型)。a) CT增强扫描示左前纵隔不规则肿块,与心包大血管间隙模糊,肿块内见环状钙化(箭),左侧胸腔见液性密度影,邻近左肺内见不规则实变影; b) 左头臂静脉受侵,与肿瘤交界处呈杯口状(箭)。 图5 女,47岁,高危型胸腺瘤(B2型)。CT增强扫描示左前纵隔肿块,边缘不规则,与肺交界面略呈锯齿状,与心包间脂肪间隙模糊,左侧胸膜局限性增厚呈分叶状结节影(箭)。 图6 男,66岁,胸腺癌。CT增强扫描示右前纵隔肿块,与心包间脂肪间隙消失,沿大血管间隙铸形生长,上腔静脉受压变窄,管腔不规则(箭)。 图7 女,50岁,高危型胸腺瘤(B2型)。CT增强扫描示右前纵隔结节,边缘尚光整,与心包间脂肪间隙消失,边缘见壳样钙化(箭)。
3.TETs分型标准
依据2004年WHO分型标准,将TETs分为A、AB、B1、B2、B3、C(胸腺癌)6种亚型:A型是一种器官性上皮性肿瘤,由梭形或卵圆形上皮细胞组成,伴少量或不含淋巴细胞;AB型由含淋巴细胞较少的A型胸腺瘤成分和富含淋巴细胞的B型胸腺瘤成分混合组成;B1型主要由类似胸腺皮质上皮细胞组成,其中散布大量未成熟淋巴细胞,有胸腺髓质分化的区域,伴或不伴胸腺小体;B2型由大多角形肿瘤细胞组成,可见未成熟的T淋巴细胞,且数量常超过肿瘤性上皮细胞;B3型主要由轻度异型、中等大小圆形或多角形细胞组成,上皮细胞和少量淋巴细胞混杂其中;C型即胸腺癌,包括角化或非角化鳞状细胞癌、黏液表皮样癌、基底细胞癌、淋巴上皮样癌、神经内分泌癌、肉瘤样癌、透明细胞癌及未分化癌。本文参考Jeong等[1]的分组方法,将TETs分为低危型胸腺瘤(A、AB、B1型)、高危型胸腺瘤(B2、B3型)及胸腺癌三组。
4.统计学分析
采用SPSS 23.0软件对本组资料进行统计分析。性别及MSCT征象的比较采用卡方检验;样本量过小,不满足条件时用Fisher精确检验法;计量资料使用K-W非参数检验。P<0.05认为差异有统计学意义。
结 果
1.临床特征及病理
本组68例TETs中,低危型胸腺瘤31例,高危型胸腺瘤15例,胸腺癌22例。低危型胸腺瘤:A型4例,AB型19例,B1型8例;男13例,女18例,年龄28~69岁,平均(52.00±10.18)岁;肿瘤最长径均值(6.75±2.90) cm。高危型胸腺瘤:B2型9例,B3型6例;男9例,女6例,年龄39~70岁,平均(55.00±9.43)岁;肿瘤最长径均值(5.67±1.38) cm。胸腺癌:男14例,女8例,年龄21~74岁,平均(55.00±12.18)岁;肿瘤最长径均值(6.86±2.06) cm。性别(χ2=2.817,P=0.244)、年龄(H=4.065,P=0.131)及病变最长径(H=2.812,P=0.245)在三者间差异均无统计学意义。
2.MSCT表现
低危型、高危型胸腺瘤及胸腺癌的MSCT征象见表1,MSCT征象在三组间两两比较结果见表2。低危型胸腺瘤常表现为轮廓光滑的结节或肿块(图1),胸腺癌(图2、3)、高危型胸腺瘤(图4、5)更常表现为边缘分叶或不规则(P均<0.05)。胸腺癌较低危型胸腺瘤更多表现为增强后密度不均匀(P<0.001,图2、3)。胸腺癌较低危型胸腺瘤更易发生囊变坏死(P<0.001)。胸腺癌、高危型胸腺瘤较低危型胸腺瘤更常见胸膜或心包转移及大血管侵犯(P均<0.05,图4~6)。胸腺癌较低危型、高危型胸腺瘤更常见淋巴结肿大(P均<0.05)(图2)。钙化和胸腔/心包积液在三组间两两比较均无统计学差异(P均>0.05,图4、7)。本组低危型胸腺瘤均未见大血管侵犯及纵隔淋巴结肿大。
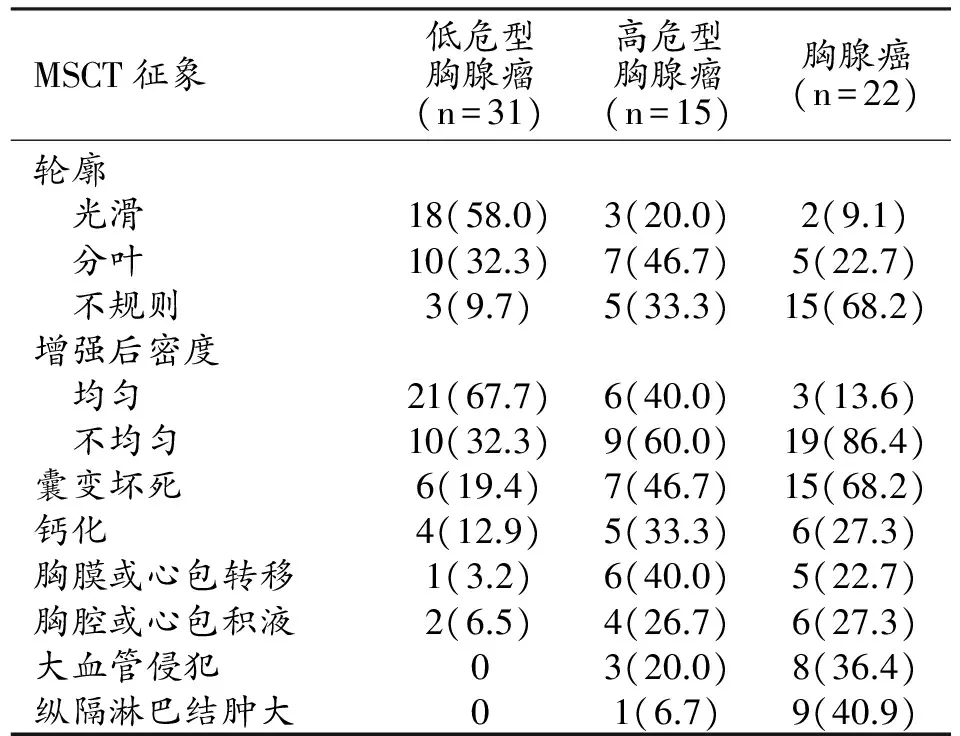
表1 低危型、高危型胸腺瘤及胸腺癌的MSCT征象
注:括号内为百分比。
讨 论
TETs是一组生物学及形态学表现多样化的肿瘤性疾病,其临床表现和预后差别较大。TETs的WHO分型可反映肿瘤的生物学行为、临床特征及预后,从而指导术后治疗[2]。Park等[3]的报道认为高危型胸腺瘤和胸腺癌侵袭性较强,其生存率低于低危型胸腺瘤,因此术前诊断对肿瘤预后及治疗方法的选择意义重大。CT可直观反映肿瘤轮廓形态,准确评价肿瘤内部成分(囊变、坏死、钙化等)、邻近组织侵犯情况(侵犯大血管、胸膜、心包等)以及有无纵隔淋巴结转移,其对患者生存率及预后的评价具有重要价值[4]。

表2 MSCT征象在三组间两两比较结果
本组病例中,低危型胸腺瘤多表现为轮廓光整,形态规则(18/31,58.0%),而分叶(10/31,32.3%)和不规则(3/31,9.7%)较少;高危型胸腺瘤(12/15,80%)与胸腺癌(20/22,90.9%)更多表现为分叶状或不规则。Jeong等[1]报道分叶及不规则的边缘多见于高危型胸腺瘤及胸腺癌,与本组结论一致。低危型胸腺瘤由于包膜完整,边缘常较光滑、规则。高危型胸腺瘤及胸腺癌由于侵袭性强,肿瘤侵犯包膜易导致边缘不规则;而分叶状形态可能与肿瘤内部各中心生长速度不一致及纵隔组织阻挡有关。综上,TETs的轮廓、形态与肿瘤的侵袭性有一定关联。
Tomiyama等[5]的研究认为密度均匀的肿块多分布在A型、AB型胸腺瘤中,而肿块密度不均,低密度坏死灶更多见于B型胸腺瘤及胸腺癌。本组胸腺癌坏死囊变率(15/22,68.2%)较低危型胸腺瘤(6/31,19.4%)多见,且两者差异具有统计学意义;而高危型胸腺瘤(7/15,46.7%)与低危型胸腺瘤、胸腺癌的坏死囊变率均无统计学差异。CT增强扫描后,胸腺癌不均匀强化(19/22,86.4%)较低危型胸腺瘤(10/31,32.3%)多见,且两者具有统计学差异;高危型胸腺瘤(9/15,60.0%)与低危型胸腺瘤、胸腺癌不均匀强化率均无统计学差异。
钙化是否有助于TETs的鉴别诊断尚不统一。Tomiyama等[5]报道称侵袭性胸腺瘤的钙化发生率较高,且常见于B型胸腺瘤;而Harris等[6]认为钙化不能鉴别TETs的良恶性。本组病例中,高危型胸腺瘤的钙化发生率(5/15,33.3%)略高于低危型胸腺瘤(4/31,12.9%)及胸腺癌(6/22,27.3%),但钙化发生率在三组间两两比较均无统计学意义。有文献报道[7]认为簇状及点状密集钙化仅见于胸腺癌,而肿瘤边缘的壳样钙化仅见于胸腺瘤。关于钙化的形态和位置对TETs鉴别诊断的价值尚待进一步研究。
Sadohara等[8]报道大血管的侵犯易发生于胸腺癌,Jeong等[1]认为大血管侵犯仅见于胸腺癌。本组15例高危型胸腺瘤中,3例伴大血管侵犯(20.0%),而22例胸腺癌中,8例伴血管侵犯(36.4%),大血管侵犯率在两者间无统计学差异。TETs侵犯胸膜或心包时,常表现为结节或肿块样增厚,胡玉川等[9]认为高危型胸腺瘤及胸腺癌更易侵犯心包和(或)胸膜。本组胸腺癌、高危型胸腺瘤侵犯胸膜或心包均较低危型胸腺瘤多见。Jung等[10]认为淋巴结肿大仅见于胸腺癌,而本组胸腺癌出现纵隔淋巴结肿大(9/22,占40.9%)较高危型胸腺瘤多见(1/15,占6.7%),且两者具有统计学差异。
心脏大血管的侵犯、胸膜或心包结节、胸腔或心包积液、纵隔淋巴结肿大均是反映TETs侵袭性的征象[11],高危型胸腺瘤和胸腺癌由于侵袭性更高,与低危型胸腺瘤鉴别相对容易。而高危型胸腺瘤与胸腺癌的CT征象存在较多重叠,鉴别存在一定困难。本组结果显示:肿瘤边缘不规则、增强后密度不均、囊变坏死、大血管侵犯等征象在胸腺癌中的出现率均高于高危型胸腺瘤,但差异无统计学意义,仅纵隔淋巴结肿大的出现率在两者间具有统计学差异(胸腺癌高于高危型胸腺瘤)。因此术前对TETs的准确评价需综合分析临床、影像、实验室检查等资料,必要时辅助组织病理学检查。
综上所述,不同病理分型TETs的MSCT表现具有一定特征性,肿瘤形态不规则、边缘不光整、增强后密度不均匀以及出现胸膜或心包转移常提示高危型胸腺瘤或胸腺癌的可能,如伴有纵隔淋巴结肿大,则需高度怀疑胸腺癌。
[1] Jeong YJ,LEE KS,Kim J,et al.Does CT of thymic epithelial tumors enable us to differentiate histologic subtypes and predict prognosis[J].AJR,2004,183(2):283-289.
[2] Kim DJ,Yang WI,Choi SS,et al.Prognostic and clinical relevance of the World Health Organization schema for the classification of thymic epithelial tumors:a clinicopathologic study of 108 patients and literature review[J].Chest,2005,127(3):755-761.
[3] Park MS,Chung KY,Kim KD,et al.Prognosis of thymic epithelial tumor according to the new World Health Organization histologic classification[J].Ann Thrac Surg,2004,78(3):992-997.
[4] Jung WM,Kyung SL,Myung HS,et al.Thymic epithelial tumors:prognostic determinants among clinical,histopathologic,and computed tomography findings[J].Ann Thrac Surg,2015,99(2):462-470.
[5] Tomiyama N,Johkoh T,Mihara N,et al.Using the World Health Organization Classification of thymic epithelial neoplasms to describe CT findings[J].AJR,2002,179(4):881-886.
[6] Harris K,Elsayegh D,Azab B,et al.Thymoma calcification:is it clinically meaningful?[J].World J Surg Oncol,2011,23(9):95-99.
[7] 张文玉,黄勇,申洪明,等.多层螺旋CT在低危、高危胸腺瘤及胸腺癌鉴别诊断中的应用[J].中国临床医学影像杂志,2011,22(9):612-615.
[8] Sadohara J,Fujimoto K,Muller NL,et al.Thymic epithelial tumors comparison of CT and MR imaging findings of low-risk thymomas,high-risk thymomas,and thymic carcinomas[J].Eur J Radiol,2006,60(1):70-79.
[9] 胡玉川,孟菲,张贝,等.胸腺上皮肿瘤WHO病理分型与CT特征的相关性[J].放射学实践,2014,29(4):404-407.
[10] Jung KJ,Lee KS,Han J,et al.Malignant thymic epithelial tumors CT-pathologic correlation[J].AJR,2001,176(2):433-439.
[11] 国小钰,施珏倩,于红,等.胸腺上皮肿瘤的MSCT-手术-病理对照分析[J].放射学实践,2014,29(9):1039-1042.
The value of MSCT in the differential diagnosis among low-risk thymomas,high-risk thymomas,and thymic carcinomas
LU Yang,ZHAO Ya-e,YANG Chun-yan,et al.
Department of Radiology,Shanghai Yangpu Shidong Hospital,Shanghai 200438,China
Objective:To explore the value of MSCT findings of thymic epithelial tumors (TETs) in differentiating the WHO simplified pathological subtypes.Methods:The CT imaging of 68 patients with TETs confirmed by pathology (needle biopsy/surgery) were reviewed retrospectively,all cases were classified into 3 groups as low-risk thymomas,high-risk thymomas and thymic carcinomas,and then statistical analysis was made.Results:Among 68 cases,there were 31 low-risk thymomas (4 type A,19 type AB,and 8 type B1),15 high-risk thymomas (9 type B2 and 6 type B3),and 22 thymic carcinomas.High-risk thymomas and thymic carcinomas were more likely to have lobulated or irregular contours (P<0.05),pleural or pericardial invasion (P<0.05),and great vessel invasion (P<0.05) than low-risk thymomas.Thymic carcinomas were more likely to have necrotic or cystic component (P<0.05) and heterogeneous contrast-enhancement (P<0.05) than low-risk thymomas.Thymic carcinomas were more likely to have lymphadenopathy (P<0.05) than low-risk thymomas and high-risk thymomas.There was no significant statistical difference in calcification inside the tumor among different groups (P>0.05).Conclusion:MSCT imaging findings are valuable for distinguishing WHO simplified pathological subtypes.
Thymus neoplasms; Thymic epithelial tumor; Tomography,X-ray computed; Pathology
200438 上海,杨浦区市东医院影像科(陆杨、赵亚娥);832000 新疆,石河子市人民医院影像中心(杨春燕);200433 上海,同济大学附属上海市肺科医院影像科(尤小芳)
陆杨(1977-),男,江苏南通人,主治医师,主要从事胸腹部影像诊断工作。
尤小芳,E-mail:youxiaofang1978@163.com
R736.3; R814.42
A
1000-0313(2017)02-0149-04
10.13609/j.cnki.1000-0313.2017.02.011
2016-05-04
2016-07-15)
