椎管内硬脊膜外海绵状血管瘤1例报告
2014-04-27尚振德陈超刘玉河
尚振德 陈超 刘玉河
·病例报告·
椎管内硬脊膜外海绵状血管瘤1例报告
尚振德*陈超△刘玉河△
椎管内硬脊膜外海绵状血管瘤 核磁共振手术
椎管内硬脊膜外海绵状血管瘤约占所有脊髓硬脊膜外肿瘤的4%,约占脊髓血管畸形的12%[1]。可发生于椎管内的不同部位,根据其发生部位分为髓内型、硬脊膜下髓外型、硬脊膜外型,其中以髓内型最多见[2],单纯椎管内硬脊膜外海绵状血管瘤非常少见。为提高该病的术前诊断准确性,本文回顾1例经手术病理证实的椎管内硬脊膜外海绵状血管瘤临床特性并进行文献复习。
1 临床资料
患者,男,60岁,以双侧下肢麻木无力6个月、加重1个月入院。神经系统查体:意识清楚,左侧下肢肌力4+级,右侧下肢肌力约4级,肌张力减弱,第8胸椎水平以下肢体痛温觉减退,双侧巴氏征阴性。磁共振检查提示T8-T9水平椎管内硬膜外一大小约4.6cm×1.1cm占位,T1WI呈等信号(图1a),T2WI呈高信号(图1b),脂肪抑制序列呈高信号,边界清楚,增强扫描示明显强化(图1c、1d),邻近硬膜囊及脊髓受压,椎管矢状径变窄,胸段脊髓形态正常,其内未见明显异常信号。在气管插管全麻下行显微镜下手术切除,手术中可见肿瘤组织呈紫褐色,质地软,与硬脊膜及神经根粘连紧密,部分突入椎间孔内,小心完整剥离切除肿瘤组织。切除的肿瘤组织标本常规行HE染色,显微镜下可见病变主要由大量血管组成,血管壁薄,仅有单层内皮细胞和胶原纤维,缺乏肌层和弹力层。免疫组化:CD34、VEGF、Flt1均呈阳性,病理回报示T8-9椎管内海绵状血管瘤(图2)。患者术后双侧下肢麻木无力症状基本消失,出院时患者下肢肌力接近5级,3个月后基本恢复正常,5年后复查脊髓MRI未见复发(图3)。
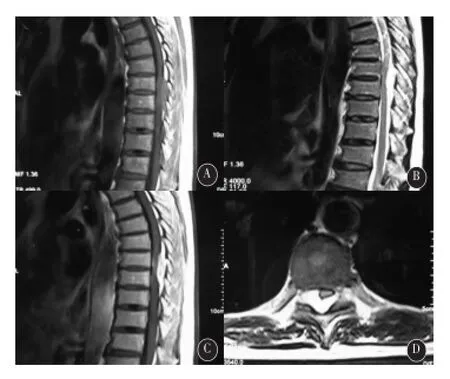
图1 MRI所见。A:MRI矢状位T1W I平扫示T8-9水平椎管内等信号占位;B:MRI矢状位T2WI平扫显示椎管内占位呈高信号;C:MRI矢状位增强显示占位明显强化;D:MR轴位增强显示占位明显强化,脊髓受压
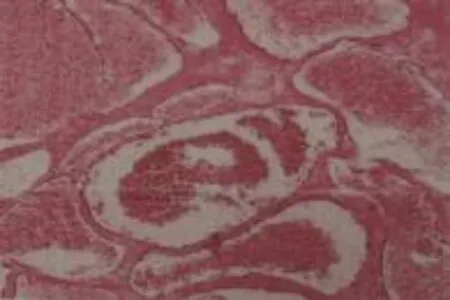
图2 病理检查所见(HE染色,×200,标尺20μm)
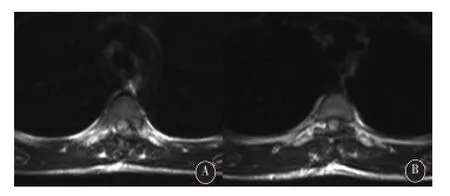
图3 术后5年复查MRI平扫(3A)及增强(3B)均未见复发,受压脊髓复位
2 讨论
海绵状血管瘤通常认为是由中胚层发育不良的窦状血管组成,彼此连接,其间无其他组织。中枢神经系统海绵状血管瘤可位于颅内及椎管内。单纯椎管内硬脊膜外海绵状血管瘤多见于25~55岁成人,男性略多于女性,可发生在脊柱的任何部位,以胸段最为多见[3]。本例发病部位也是胸段,与文献报道一致。结合文献及该病例的临床特点归纳总结椎管内硬脊膜外海绵状血管瘤的临床症状主要表现为4种:慢性渐进性脊髓压迫症状、急性脊髓压迫症状、背部疼痛、神经根性痛。主要以慢性渐进性居多,该例患者也是以症状缓慢加重入院的,这与文献报道相吻合,但与脑及脊髓海绵状血管瘤反复出血表现为复发缓解病程不同;神经功能的急剧恶化主要归因于血管瘤体的出血、静脉血栓形成或静脉流出道梗阻[4],但腰段椎管内硬脊膜外海绵状血管瘤的患者一般不会出现这些灾难性后果,具体原因至今不清楚。
一些影像学检查如CT、MRI等对于评估病变与周围解剖结构的关系是很重要的,目前磁共振是最好的选择。病灶在T1像上表现为等信号、在T2像上表现为等或稍低信号。合并亚急性期出血在T1和T2像上都表现为高信号。应用Gd-DTPA增强后病灶表现为均匀一致强化,合并出血或出血后的病灶呈不均匀强化。该病术前难以确诊,主要与下列疾病相鉴别:转移瘤主要位于脊髓硬膜外、常有椎体关节的侵犯。尤文氏肉瘤病灶主要位于硬脊膜外和椎体关节处,常伴有出血、钙化、坏死,应用Gd-DTPA增强后多表现为不均质性。脊索瘤可发生于脊椎的任何部位,但主要集中于骶骨和斜坡处,常见到椎体和椎间盘的破坏或周围骨质的钙化,相对于海绵状血管瘤来讲,脊索瘤很少被Gd-DTPA强化[5]。嗜酸性肉芽肿主要引起椎体的溶骨性改变,常形成硬脊膜外团块,其他的溶骨性改变主要集中在长骨、肋骨、骨盆和颅骨,这有助于鉴别。脑膜肉瘤与脊髓硬膜外海绵状血管瘤在MR强化上有类似表现,但常侵犯扩展至硬膜下。脂肪瘤最显著的MR表现是T1、T2像上均为高信号,脂肪抑制序列有典型的MR表现。基底源于硬脊膜的淋巴瘤与脊髓硬脊膜外海绵状血管瘤有些相似,这类型的淋巴瘤常沿着维乔-罗宾间隙扩展,对硬膜下轴外的侵害可通过脑脊液翻转序列加以鉴别。神经纤维瘤和脑膜瘤有相似的MR强化表现,两者与脊髓硬膜外海绵状血管瘤很难区别,椎间孔的扩大对鉴别意义不大;但脊髓硬膜外海绵状血管瘤可均匀一致强化,而神经纤维瘤则没有;相对于海绵状血管瘤来说,脑膜瘤,特别是砂粒型脑膜瘤在骨关节处的溶骨性和成骨性改变及钙化的信号流空表现是其特点[6]。
显微镜下完整切除硬膜外海绵状血管瘤是首选的处理办法,也只有完整切除才能控制出血。尽管已经完整切除肿瘤,但症状仍持续存在,主要是由于硬脊膜囊周的瘢痕、神经根被侵犯[7]。经手术处理后患者一般可生存几周至7年[8]。本例病变达到显微镜下及影像学全切,随访5年未见复发,效果较好。本文的目的在于提醒大家,对于疑为椎管内硬脊膜外海绵状血管瘤的占位性病变,术前要完善相关辅助检查特别是MRI平扫和强化,尽早诊断、尽早手术,未出血前完整切除病灶可获得好的预后。
[1] ThomeC,ZevgaridisD,MatejicD,etal.Juxtapositionofanepidural intraforaminal cavernous hemangioma and an intradural schwannoma[J].Spine,2004,29(22):524-527.
[2] 单永治,凌锋,李萌,等.脊髓海绵状血管瘤的诊断和治疗[J].中华外科杂志,2002,40(4):287–289.
[3] AppiahGA,KnuckeyNW,RobbinsPD.Ext raduralspinal cavernous haemangioma:case report and review of the literature[J],J Cl inNeurosci,2001,8(2):176-179.
[4] 李春晖,郭毅,刘海鹏,等.单纯硬脊膜外海绵状血管瘤3例并文献复习[J].中国神经精神疾病杂志,2009,39(5):184-185.
[5] ZevgaridisD,But tnerA,WeisS,etal.Spinalepiduralcavernous hemangiomas.Report of three cases and review of the literature [J].Neurosurg,2008,88(5):903-908.
[6] ParagSM,Joyal JM,AbhilashPJ,etal.Magneticresonanceimaging features of brain and spinal cord injury in a fatal case of isopropanolintoxication[J].IntMedCaseRep,2014,24(7):57-61.
[7] SlavotinekJP,FowlerS,SageMR,etal.Ext raduralcavernous hemangioma simulating a discprotrusion[J].Australas Radiol, 2009,43(1):111-112.
[8] NorioAoyagi,KuniakiKojima,HirohikoKasai.Reviewofspinal epidural cavernous hemangioma[J].Neurol Med Chir(Tokyo),2003, 43(10):471-476.
R741
A
2014-03-31)
(责任编辑:甘章平)
10.3936/j.issn.1002-0152.2014.06.015
*泰山医学院附属医院神经外科(泰安271000)
△中国人民解放军第88医院神经外科
(E-mail:shangzhende@163.com)
