儿童ALL治疗中骨髓细胞形态学动态监测及其意义
2013-12-25,,,
,,,
(青岛大学医学院附属医院小儿血液科,山东 青岛 266003)
急性淋巴细胞白血病(ALL)是儿童常见的恶性肿瘤,其治愈率接近80%,但仍有约20%的病儿复发,主要原因是达到血液学完全缓解时体内仍残留一定数量的白血病细胞[1]。为了更有效地提高疗效,本文对我院按2004方案[2]诊治的70例ALL病儿骨髓形态学动态监测结果进行回顾性分析,探讨其临床意义。现将结果报告如下。
1 资料与方法
1.1 研究对象
2006年8月—2010年3月,我科诊治ALL病儿70例,男39例,女31例;年龄1~14岁,中位年龄4岁。细胞形态学分型:L1型(原幼淋细胞以小细胞为主,大细胞<25%)59例,L2型(原幼淋细胞以大细胞为主,>25%)11例;免疫学分型:B细胞系54例(含My+-B细胞系10例),T细胞系10例(含My+-T细胞系1例),未明确免疫学分型7例;临床分型:标危型34例,中危型20例,高危型16例。中位随访时间6~69个月,平均38个月。
1.2 研究方法
1.2.1骨髓细胞形态学监测 监测完全缓解治疗第19、33天以及初次缓解后维持治疗过程中,骨髓存在形态学可辨认的原始+幼稚淋巴细胞比例。完全缓解治疗第19天骨髓缓解状态[2-3]分为M1(骨髓明显抑制,原始+幼稚淋巴细胞<5%)、M2(骨髓呈不同程度的抑制,原始+幼稚淋巴细胞为5%~25%)、M3(骨髓抑制或不抑制,原始+幼稚淋巴细胞>25%),第33天及初次缓解后维持治疗过程中的骨髓缓解状态[2-3]分为完全缓解(CR,原始+幼稚淋巴细胞<5%)、部分缓解(PR,原始+幼稚淋巴细胞为5%~20%)、未缓解(NR,原始+幼稚淋巴细胞>20%)。骨髓涂片采用瑞特染色,所有涂片由两位有经验的形态学专家共同完成阅片。
1.2.2无事件生存(EFS)时间、删失数据的统计EFS时间指自确诊到第1次事件发生或随访截至日所经历的时间,其中事件定义为白血病复发或死亡。删失数据是指在规定观察时间内未观察到死亡结果,无法得知病儿的确切生存时间。
1.3 统计学处理

2 结 果
2.1 诱导完全缓解第19、33天治疗反应
70例ALL病儿诱导完全缓解治疗第19天M1组51例,5年EFS率为(73.9±8.2)%;M2组19例,5年EFS率为(19.7±9.5)%;经Log-Rank检验,M1组病儿生存率显著高于M2组(χ2=25.320,P<0.001)。诱导完全缓解治疗第33天CR组69例,5年EFS率(59.0±7.3)%;PR组1例,5年EFS率0;经Log-Rank检验,CR组病儿生存率显著高于PR组(χ2=21.676,P<0.001)。见图1。
2.2 维持治疗中骨髓形态学动态监测
维持治疗中骨髓形态学监测出现原始+幼稚淋巴细胞比例5%~20%、1.0年内出现及1.0年内出现频率>3次组病儿生存率明显降低,差异有统计学意义(χ2=14.347~16.416,P<0.05)。见表1。各因素分组的ALL病儿5年EFS率及生存曲线见表1、图2。
2.3 不同临床分型及免疫学分型ALL病儿骨髓细胞形态学监测结果比较
骨髓形态学监测原始+幼稚淋巴细胞比例为5%~20%病儿中,临床分型为高危型、免疫分型为T细胞系的生存率均明显降低(χ2=8.476、23.099,P<0.01)。各因素分组的病儿5年EFS率及生存曲线见表1、图3。
2.4 独立预后因素分析
1.0年内骨髓原始+幼稚淋巴细胞比例5%~20%出现频率>3次病儿的死亡风险为≤3次病儿的8.180倍(95%CI2.371~28.217,P=0.001),高危型骨髓原始+幼稚淋巴细胞比例5%~20%病儿的死亡风险是非高危型病儿的3.013倍(95%CI1.146~7.918,P=0.025),T细胞系骨髓原始+幼稚淋巴细胞比例5%~20%病儿的死亡风险是B细胞系病儿的7.064倍(95%CI1.968~25.359,P=0.003)。见表2。
3 讨 论
儿童ALL是造血干细胞异常克隆性疾病,骨髓细胞形态学检查不仅具有诊断价值,也是临床疗效的判断指标。2004方案[2]将诱导完全缓解治疗第19天骨髓原始+幼稚淋巴细胞>5%作为早期治疗反应不佳的情况之一,也将其纳为高危组的判断标准之一。本文回顾性分析结果显示,诱导完全缓解治疗第19天骨髓原始+幼稚淋巴细胞比例<5%与5%~25%的病儿生存率差异有统计学意义,提示诱导完全缓解治疗第19天骨髓细胞形态学检查能反映早期化疗敏感性和诱导治疗过程中早期缓解状态,具有一定的预后价值;但COX比例风险回归模型多因素分析显示,第19天骨髓细胞形态学检查不是独立的预后指标。宋亮等[4]的研究结果也显示,诱导第19天骨髓是否缓解对长期生存没有影响。CHAUVENET等[5]研究认为,准确评估早期化疗反应是确保高危病儿不会错误进入低危治疗方案的关键。因此,第19天骨髓细胞形态学检查虽能初步预测病儿的复发风险,但不是独立的预后因素,需结合第8天泼尼松敏感试验综合判断早期治疗反应,以早期干预,达到合理化疗的目的。诱导完全缓解治疗第33天骨髓CR组病儿生存率明显高于NR组,提示第33天骨髓细胞形态学检查不仅是儿童ALL诱导完全缓解治疗的疗效标准,也可提示化疗敏感性及残留白血病细胞数量,协助判断预后。诱导治疗末期测定残留白血病细胞数量是早期预测复发的基础[6]。
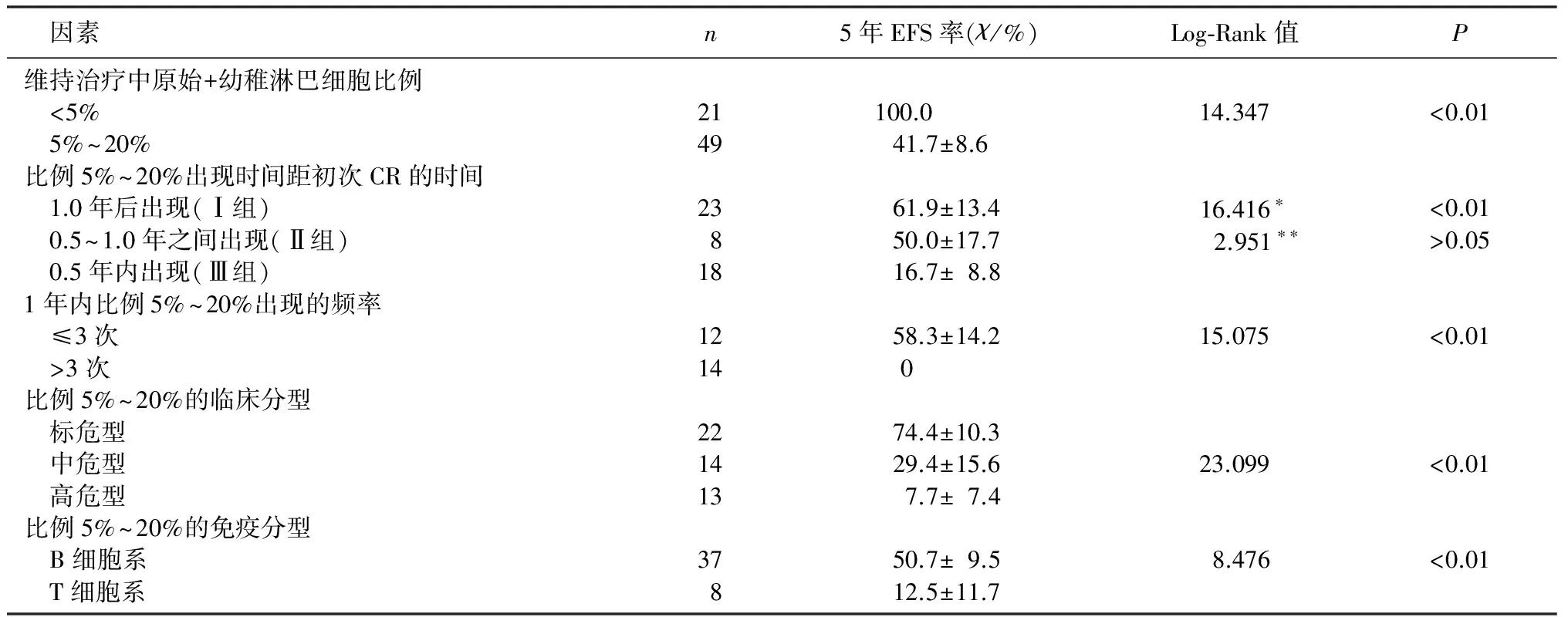
表1 各因素分组的ALL病儿5年EFS率及Log-Rank检验结果

图1 诱导完全缓解治疗第19天不同骨髓形态学分组的生存曲线

图2 维持治疗中不同骨髓原始+幼稚淋巴细胞比例5%~20%组的生存曲线


图3 不同临床分型及免疫学分型原始+幼稚淋巴细胞比例为5%~20% ALL病儿生存曲线

表2 1.0年内骨髓原始+幼稚淋巴细胞比例5%~20%病儿COX回归分析结果
本文获得完全缓解后病儿维持治疗中骨髓形态学动态检测结果显示,原始+幼稚淋巴细胞比例在5%~20%之间病儿生存率均低于<5%组,说明动态监测骨髓原始+幼稚淋巴细胞比例的变化具有预后价值,而形态学持续处于完全缓解状态的病儿对化疗敏感,预后好;而且原始+幼稚淋巴细胞比例5%~20%出现时间越早(1.0年内),其3年和5年EFS率越低,预后差;其中出现时间早(1.0年内)且出现频率高(>3次)更具有预后意义,且为独立的预后影响因素。
近10年来,强调以危险因素分型的连续规范化治疗是儿童ALL治疗成功的关键。根据白血病临床分型和免疫分型给予不同方案化疗,可极大提高疗效。RATEI等[7]研究结果表明,明确免疫分型可为个体化治疗及预后判断提供可靠依据。还有研究认为,T细胞系白血病细胞易转移,易复发,预后不良[8]。本文结果显示,高危型和T细胞系白血病维持治疗中骨髓原始+幼稚淋巴细胞比例5%~20%均是独立的预后影响因素,缓解后维持治疗中出现这种情况,提示体内残留白血病细胞数量增高,肿瘤负荷大。且这些残留肿瘤细胞往往具有耐药性,成为 ALL复发的根源[9]。
综上所述,动态监测骨髓细胞形态学以判断病情发展,评估临床复发风险,有助于及时调整化疗方案;实行基于危险因素分组的个体化治疗,有极大临床指导意义[10]。
[1] MÖRICKE A, REITER A, ZIMMERMANN M, et al. Risk-adjusted therapy of acute lymphoblastic leukemia can decrease treatment burden and improve survival: treatment results of 2169 unselected pediatric and adolescent patients enrolled in the trial ALL-BFM 95[J]. Blood, 2008,111(9):4477-4489.
[2] 中华医学会儿科学分会血液学组、中华儿科杂志编辑委员会. 儿童急性淋巴细胞白血病诊疗建议(第三次修订草案)[J]. 中华儿科杂志, 2006,44(5):392-395.
[3] 张之南,沈悌. 血液病诊断及疗效标准[M]. 北京:科学出版社, 2007:168-172.
[4] 宋亮,刘华林,孙立荣,等. 影响儿童急性淋巴细胞白血病预后的多因素分析[J]. 中国小儿血液与肿瘤杂志, 2010,15(1):21-24.
[5] CHAUVENET A R, MARTIN P L, DEVIDAS M, et al. Antimetabolite therapy for lesser-risk B-lineage acute lymphoblastic leukemia of childhood: a report from Children’s Oncology Group Study P9201[J]. Blood, 2007,110(4):1105-1111.
[6] 张志向,柴忆欢,何海龙,等. 急性淋巴细胞白血病患儿骨髓微小残留病检测的临床意义[J]. 实用儿科临床杂志, 2010,25(15):1133-1135.
[7] RATEI R, BASSO G, DWORZAK M, et al. Monitoring treatment response of childhood precursor B-cell acute lymphoblastic leukemia in the AIEOP-BFM-ALL 2000 protocol with multiparameter flow cytometry: predictive impact of early blast reduction on the remission status after induction[J]. Leukemia, 2009,23(3):528-534.
[8] 王亚,卢愿,王玲珍,等. 培门冬酶与左旋门冬酰胺酶治疗儿童白血病效果比较 [J]. 齐鲁医学杂志, 2012,27(3):208-210.
[9] YANG J J, CHENG C, YANG W J, et al. Genome-wide interrogation of germline genetic variation associated with treatment response in childhood acute lymphoblastic leukemia[J]. JAMA: the Journal of the American Medical Association, 2009,301(4):393-403.
[10] IRVING J, JESSON J, VIRGO P, et al. Establishment and validation of a standard protocol for the detection of minimal residual disease in B lineage childhood acute lymphoblastic leukemia by flow cytometry in a multi-center setting[J]. Haematologica, 2009,94(6):870-874.
