成功行经皮球囊二尖瓣成形术后功能性三尖瓣反流的远期随访
2013-11-16张现朝侯亚敏欧知宏侯子山
张现朝,侯亚敏,欧知宏,侯子山
大多数需行经皮球囊二尖瓣成形术(PBMV)的二尖瓣狭窄患者均有不同程度的功能性三尖瓣反流(FTR)。不同于轻度及轻度以下FTR,中重度FTR可增加发病率和死亡率,是独立于肺动脉高压及左心室射血分数之外的危险因素[1],因此对二尖瓣狭窄患者成功行PBMV后,轻度及轻度以下FTR与中重度FTR术后变化情况值得临床研究。
1 临床资料
病例选择我院自2000-01至2012-01成功完成PBMV患者764例,入选标准均符合:①风湿性心脏病二尖瓣狭窄且二尖瓣瓣口面积≤1.5 cm2;②美国纽约心脏协会(NYHA)心功能为Ⅱ~Ⅳ级或无症状伴有肺动脉收缩压(PASP)>50 mmHg(1 mmHg=0.133 kPa);③ Wilkins 积 分<12分;④排除中度以上二尖瓣关闭不全和(或)主动脉瓣病变;⑤排除器质性三尖瓣反流(如三尖瓣合并狭窄、瓣膜增厚、粘连、瓣叶脱垂、连枷等);具备上述所有条件即可入选。其中男性211例,女性553例;年龄22~65(44.7±10.7)岁;二尖瓣中度狭窄 433 例(瓣口面积> 1.0 cm2及≤ 1.5 cm2),重度狭窄331例(瓣口面积≤1.0 cm2);二尖瓣无反流116例,轻度反流487例,中度反流161例;FTR轻度及轻度以下568例,中重度196例;主动脉瓣无反流169例,轻度反流434例,中度反流161例;主动脉瓣无狭窄719例,轻度狭窄45例。Wilkins积分≤8分501例,Wilkins积分9~12分263例;NYHA心功能Ⅱ级598例,Ⅲ级154例,Ⅳ级12例。
超声检查:由2名专职医师在术前(72小时内)、术后即刻(72小时内)及术后每1年随访检查,窦性心律于3个心动周期及心房颤动(房颤)于5个心动周期取其平均值。经胸超声心动图测量左心房内径、左心室舒张末内径、右心室舒张末内径、右心房面积;于心尖四腔观获取三尖瓣反流束最多时彩色多普勒图像,人工描述三尖瓣反流束轮廓得到反流束面积,根据三尖瓣反流束面积与右心房面积比值,对FTR进行分级:比值>0及≤10%为微量,>10%及≤20%为轻度,>20%及≤33%为中度,>33%为重度[2];测量三尖瓣反流速度,估测肺动脉收缩压(所选患者均无右心室流出道梗阻);对二尖瓣进行Wilkins积分法评分,并测量二尖瓣瓣口面积、平均二尖瓣跨瓣压差等。
方法:应用Inoue球囊导管,ROSS方法在后前位胸透下行房间隔穿刺,选择球囊扩张直径:10+身高(mm)/100,然后在此基础上再减去2~3 mm,作为起始扩张直径,循序递增进行扩张。最大扩张直径为22~28 mm。扩张前后均测量左心房平均压。手术成功标准为:术后二尖瓣口面积增加>50%或>1.5 cm2,且无重度二尖瓣关闭不全发生。
随访:对成功行PBMV的764例患者每1年门诊随访一次。随访内容包括症状;体征;NYHA心功能分级;心电图;二维及多普勒超声心动图,FTR分级根据三尖瓣反流束面积与右心房面积比值将无、微量、轻度、中度、重度分别记0级、1级、2级、3级、4级。根据随访FTR变化情况,将FTR仍为0级或减轻至少1级(重度FTR减轻至少2级)的患者称为逆转组,将FTR未减轻(FTR为0除外)或加重或FTR≥3级的患者称为未逆转组。随访终点心脏事件(再次PBMV、二尖瓣替换术、死亡)。
统计方法:统计分析使用SPSS 17.0版本统计软件,连续变量用均数±标准差表示,组间比较用t检验分析;计数资料以频数、百分率表示,组间比较采用χ2检验,相关因素分析采用Cox多因素回归分析法。所有统计资料均为双尾,P<0.05为差异有统计学意义。
2 结果
2.1 术前与术后功能性三尖瓣反流变化情况(表1)
764例患者随访1年内、1~3年、3~5年、5年以上,FTR程度较术前均有明显改善(P均<0.01)。轻度FTR(反流≤2级)患者在4个随访期间所占随访人群比例分别为92.9%(698/751)、91.3%(628/688)、84.2%(411/488)、81.0%(242/299),呈减少趋势(P<0.01);中重度FTR (反流≥3级)患者在4个随访期间所占随访人群比例分别为7.1%(53/751)、8.7%(60/688)、15.8%(77/488)、19.0%(57/299),呈增加趋势(P<0.01),差异均有统计学意义。
表1 764例患者术前与术后功能性三尖瓣反流变化情况(±s)

表1 764例患者术前与术后功能性三尖瓣反流变化情况(±s)
注:与术前相比 *P<0.05 **P<0.01;与术后 1年内相比△P<0.01。FTR ≤ 2 级:轻度 FTR ≥ 3 级:中重度 FTR:功能性三尖瓣反流
时间 例数 FTR程度(级)FTR≥3级[例(%)]术前 764 2.04±0.91 568(74.3) 196(25.7)术后1 年内 751 1.31±0.87** 698(92.9)** 53(7.1)**1~3年 688 1.41±0.88**△ 628(91.3)** 60(8.7)**3~5 年 488 1.58±0.99**△ 411(84.2)**△ 77(15.8)**△>5年 299 1.86±0.92**△ 242(81.0)*△ 57(19.0)*△FTR≤2级[例(%)]
2.2 逆转组与未逆转组比较
排除少于1年的随访患者,673例PBMV患者以最后一次随访为准,平均随访(5.7±3.2)(1~11)年。轻度FTR 508例患者完成随访,FTR分级由术前0级25例,1级144例,2级339例,随访结束时0级52例,1级291例,2级149例,3级 16例(3.1%);逆转组279例(54.9%),未逆转组229例(45.1%)。中重度FTR 165例患者完成随访,FTR分级由术前3级118例,4级47例,随访结束时1级15例,2级61例,3级51例,4级38例。逆转组76例(46.1%)FTR分级为轻度及轻度以下,未逆转组89例(53.9%)仍为中重度。轻度FTR患者中逆转组逆转比率略高于中重度FTR患者(54.9%与 46.1%,P<0.05),发 生 中 重 度 FTR( ≥ 3级FTR)明显低于中重度FTR患者(3.1%与53.9%,P<0.001),差异均有统计学意义(P均 <0.05)。
二尖瓣狭窄伴轻度及轻度以下FTR患者中,与未逆转组进行比较,逆转组年龄较小,房颤明显较少,且术前FTR为0级明显多于未逆转组,Wilkins积分少于未逆转组,差异均有统计学意义(P均<0.05)。表2
二尖瓣狭窄伴轻度及轻度以下FTR患者中,逆转组远期随访二尖瓣瓣口面积大于未逆转组,逆转组NYHA心功能分级低于未逆转组,逆转组再狭窄明显低于未逆转组,差异均有统计学意义(P均<0.05)。逆转组随访肺动脉收缩压、平均二尖瓣跨瓣压差、三尖瓣反流束面积显著低于未逆转组(P均<0.05),两组心脏事件发生率差异无统计学意义(P>0.05)。表 3
表2 二尖瓣狭窄伴轻度及轻度以下功能性三尖瓣反流患者中逆转组与未逆转组术前比较(±s)
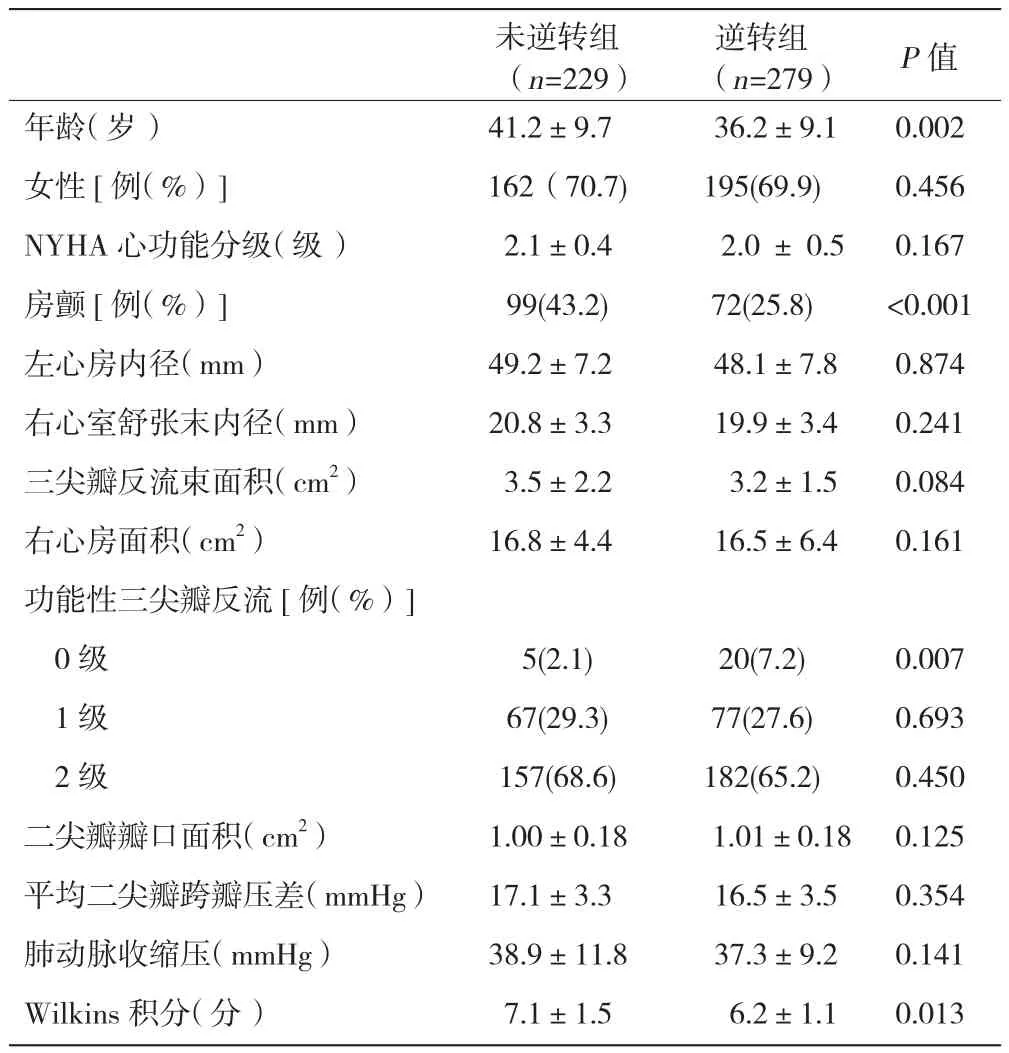
表2 二尖瓣狭窄伴轻度及轻度以下功能性三尖瓣反流患者中逆转组与未逆转组术前比较(±s)
注 : 1 mmHg=0.133 kPa
未逆转组(n=229)逆转组(n=279) P值年龄(岁) 41.2±9.7 36.2±9.1 0.002女性[例(%)] 162(70.7) 195(69.9) 0.456 NYHA心功能分级(级) 2.1±0.4 2.0 ± 0.5 0.167房颤[例(%)] 99(43.2) 72(25.8) <0.001左心房内径(mm) 49.2±7.2 48.1±7.8 0.874右心室舒张末内径(mm) 20.8±3.3 19.9±3.4 0.241三尖瓣反流束面积(cm2) 3.5±2.2 3.2±1.5 0.084右心房面积(cm2) 16.8±4.4 16.5±6.4 0.161功能性三尖瓣反流[例(%)]0级 5(2.1) 20(7.2) 0.007 1级 67(29.3) 77(27.6) 0.693 2级 157(68.6) 182(65.2) 0.450二尖瓣瓣口面积(cm2) 1.00±0.18 1.01±0.18 0.125平均二尖瓣跨瓣压差(mmHg) 17.1±3.3 16.5±3.5 0.354肺动脉收缩压(mmHg) 38.9±11.8 37.3±9.2 0.141 Wilkins积分(分) 7.1±1.5 6.2±1.1 0.013
表3 二尖瓣狭窄伴轻度及轻度以下功能性三尖瓣反流患者中逆转组与未逆转组远期随访比较( ±s)
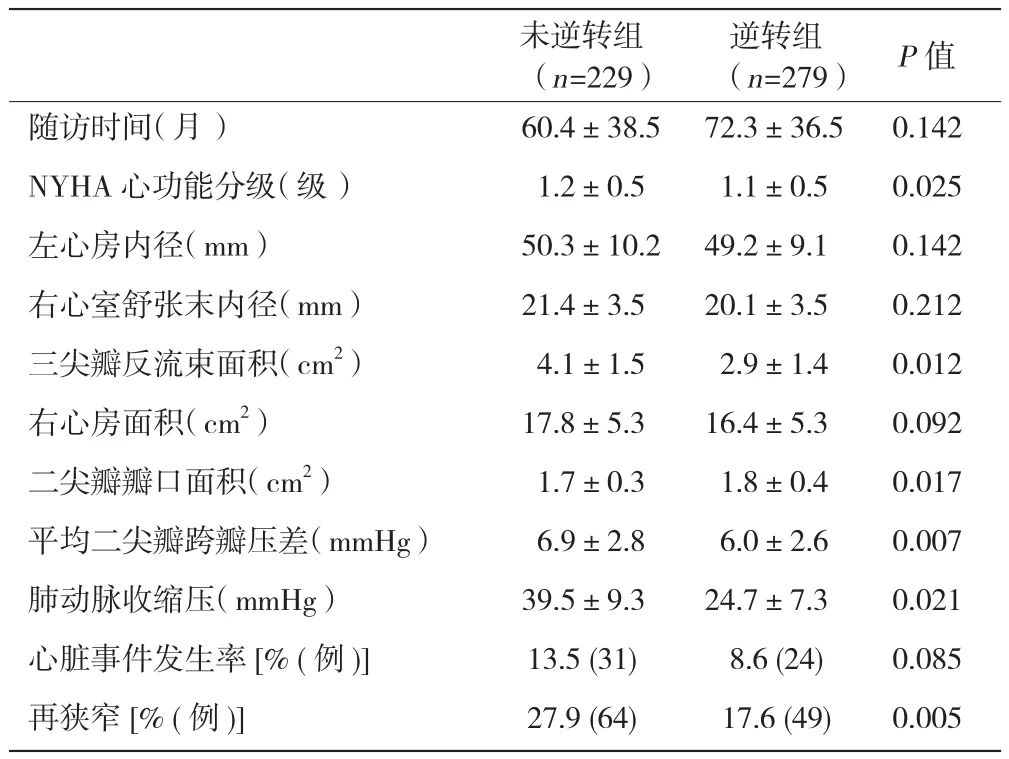
表3 二尖瓣狭窄伴轻度及轻度以下功能性三尖瓣反流患者中逆转组与未逆转组远期随访比较( ±s)
注 : 1 mmHg=0.133 kPa
未逆转组(n=229)逆转组(n=279) P值随访时间(月) 60.4±38.5 72.3±36.5 0.142 NYHA心功能分级(级) 1.2±0.5 1.1±0.5 0.025左心房内径(mm) 50.3±10.2 49.2±9.1 0.142右心室舒张末内径(mm) 21.4±3.5 20.1±3.5 0.212三尖瓣反流束面积(cm2) 4.1±1.5 2.9±1.4 0.012右心房面积(cm2) 17.8±5.3 16.4±5.3 0.092二尖瓣瓣口面积(cm2) 1.7±0.3 1.8±0.4 0.017平均二尖瓣跨瓣压差(mmHg) 6.9±2.8 6.0±2.6 0.007肺动脉收缩压(mmHg) 39.5±9.3 24.7±7.3 0.021心脏事件发生率 [% (例 )] 13.5 (31) 8.6 (24) 0.085再狭窄 [% (例 )] 27.9 (64) 17.6 (49) 0.005
二尖瓣狭窄伴中重度FTR患者中,与未逆转组进行比较,逆转组伴有房颤及术前重度FTR明显较少,逆转组术前三尖瓣反流束面积、右心房面积小于未逆转组,差异均有统计学意义(P均 <0.05)。表 4
表4 二尖瓣狭窄伴中重度功能性三尖瓣反流患者中逆转组与未逆转组术前比较( ±s)
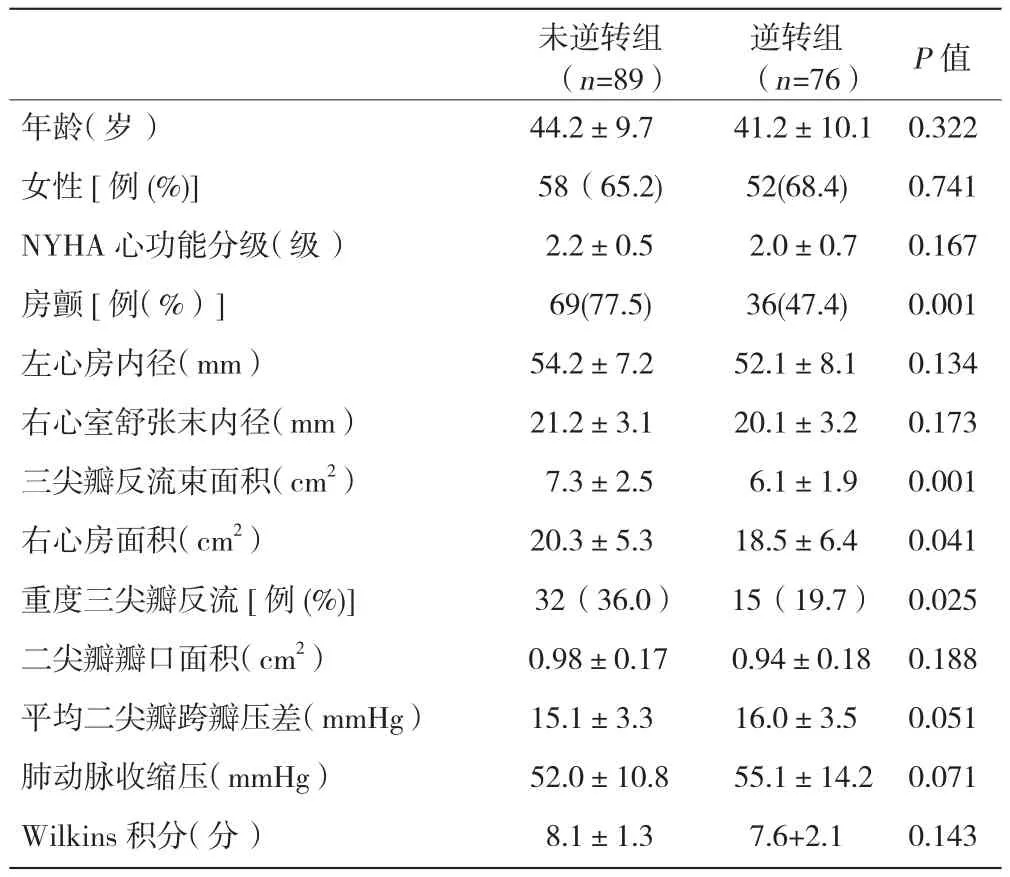
表4 二尖瓣狭窄伴中重度功能性三尖瓣反流患者中逆转组与未逆转组术前比较( ±s)
注 : 1 mmHg=0.133 kPa
未逆转组(n=89)逆转组(n=76) P值年龄(岁) 44.2±9.7 41.2±10.1 0.322女性[例(%)] 58(65.2) 52(68.4) 0.741 NYHA心功能分级(级) 2.2±0.5 2.0±0.7 0.167房颤 [例(%)] 69(77.5) 36(47.4) 0.001左心房内径(mm) 54.2±7.2 52.1±8.1 0.134右心室舒张末内径(mm) 21.2±3.1 20.1±3.2 0.173三尖瓣反流束面积(cm2) 7.3±2.5 6.1±1.9 0.001右心房面积(cm2) 20.3±5.3 18.5±6.4 0.041重度三尖瓣反流[例(%)] 32(36.0) 15(19.7) 0.025二尖瓣瓣口面积(cm2) 0.98±0.17 0.94±0.18 0.188平均二尖瓣跨瓣压差(mmHg) 15.1±3.3 16.0±3.5 0.051肺动脉收缩压(mmHg) 52.0±10.8 55.1±14.2 0.071 Wilkins积分(分) 8.1±1.3 7.6+2.1 0.143
二尖瓣狭窄伴中重度FTR患者中,逆转组远期随访肺动脉收缩压、平均二尖瓣跨瓣压差、三尖瓣反流束面积及右心房面积显著低于未逆转组,二尖瓣瓣口面积显著大于未逆转组,再狭窄患者较少,逆转组NYHA心功能分级低于未逆转组, 差异均有统计学意义(P均<0.05);两组心脏事件发生率差异无统计学意义(P>0.05)。表5
表5 二尖瓣狭窄伴中重度功能性三尖瓣反流患者中逆转组与未逆转组远期随访比较(±s)

表5 二尖瓣狭窄伴中重度功能性三尖瓣反流患者中逆转组与未逆转组远期随访比较(±s)
注 : 1 mmHg=0.133 kPa
未逆转组(n=89)逆转组(n=76) P值NYHA 心功能分级(级) 1.5±0.8 1.2 ± 0.6 0.005左心房内径(mm) 55.3±8.2 53.1±8.1 0.107右心室舒张末内径(mm) 21.7±3.2 20.0±3.1 0.132三尖瓣反流束面积(cm2) 7.1±2.8 4.1±2.5 0.010右心房面积(cm2) 22.8±6.2 17.2±7.0 0.012二尖瓣瓣口面积(cm2) 1.6±0.3 1.7±0.3 0.017平均二尖瓣跨瓣压差(mmHg) 7.6±2.9 6.4±2.7 0.007肺动脉收缩压(mmHg) 39.6±5.5 36.8±4.3 0.001心脏事件发生率[% (例)] 28.1(25) 18.4(14) 0.198再狭窄[% (例)] 37.1(33) 11.8(9) 0.001
2.3 成功经皮球囊二尖瓣成形术后功能性三尖瓣反流未逆转的影响因素
轻度和中重度FTR患者以各自FTR未逆转为因变量,将各自年龄、性别、术前房颤、术前FTR、术前三尖瓣反流束面积 、右心房面积以及术前、即刻二尖瓣瓣口面积 、肺动脉收缩压、平均二尖瓣跨瓣压差等参数分别进行Cox多因素回归分析;结果表明,在轻度FTR患者中,房颤(HR=4.195,95% CI 2.089~8.426,P<0.001)、 再 狭 窄 (HR=3.048,95% CI 1.167~7.948,P=0.001)为成功 PBMV 后 FTR未逆转的预测因素。在中重度FTR患者中,房颤(HR=5.394, 95%CI 1.494~11.486,P=0.001)、术前伴重度 FTR(HR=4.401, 95%CI 1.689~12.537,P=0.003)、再狭窄 (HR=4.384, 95%CI 1.560~12.322,P=0.005)为成功PBMV后FTR未逆转的预测因素。
3 讨论
风湿性心脏病二尖瓣狭窄常伴有FTR,早期认为伴二尖瓣疾病的FTR在左心瓣膜纠正后,FTR会自行消失[3,4];然而近年来观察二尖瓣病变伴随的FTR远非过去所认为良性,一些FTR并非可逆,部分患者术后远期甚至加重[5,6]。本文对764例患者成功行PBMV后随访1~11年,平均随访时间(5.7±3.2)年,发现大部分患者成功PBMV后早期(1年内)FTR能够逆转,FTR程度明显减轻。但随时间延长,轻度及轻度以下FTR患者呈减少趋势,中重度FTR呈增加趋势;但远期随访(5年以上)FTR程度仍较术前明显减轻。
本文发现二尖瓣狭窄伴轻度及轻度以下FTR患者成功PBMV术后FTR逆转主要影响因素是房颤及再狭窄,而术前FTR程度并非是FTR逆转的影响因素,且大多数患者术后FTR长期维持于轻度及轻度以下,随访结束时,仅3.1%患者发展为中重度FTR。由于中重度FTR常并发右心衰竭,增加发病率和死亡率[1],因此临床中对术后中重度FTR发生更加关注,早期发现或预防中重度FTR的发生尤为重要。本研究发现,二尖瓣狭窄伴中重度FTR患者术后远期中重度FTR发生率较高(53.9%);目前对二尖瓣狭窄伴中重度FTR行PBMV疗效存在争议,Sagie等[7]报道伴中重度FTR患者行PBMV后,二尖瓣与肺血管病变仍会发生进展,使FTR没有明显改善,术后即刻效果欠理想,晚期疗效也较差,认为原因是右心室结构的改变不可逆,导致PBMV术后即使肺动脉压下降FTR仍持续存在。但也有相反意见,认为成功行PBMV后,中重度FTR可明显减轻,特别是窦性心律重度二尖瓣狭窄的患者及年轻人[4]。本文发现房颤、重度FTR及再狭窄是二尖瓣狭窄伴中重度FTR患者成功PBMV后远期FTR未逆转的预测因素,与以往报道相似[8]。房颤时心房电和结构重构,心房扩大, 最终可致三尖瓣瓣环扩大继而FTR,FTR反过来导致右心室扩大及右心室功能不全,加重三尖瓣环扩张及乳头肌移位,从而加重FTR[9]。 研究证明行二尖瓣手术同时成功行Maze迷宫手术消除房颤,可明显减少远期FTR的进展[10]。另外,术前重度FTR也是术后远期FTR难以逆转的危险因素,术前FTR反流程度越重,远期FTR逆转可能性越小。我们认为可能与三尖瓣瓣环径扩张有关,三尖瓣环径扩张在术前伴重度FTR更常见,被认为晚期重度FTR进展的重要原因。尽管成功行PBMV可显著减轻二尖瓣狭窄,使肺动脉压下降,但三尖瓣环径却无变化,说明三尖瓣环径扩张可能是不可逆的,这也可以解释二尖瓣疾病晚期FTR进展的机制[5,11]。本文中无论是术前轻度及轻度以下FTR患者还是中重度FTR患者,FTR逆转的患者远期肺动脉压、跨瓣压差均较未逆转的患者下降明显,提示血流动力学改善对FTR逆转的重要作用。再狭窄是FTR残留及加重的重要危险因素,其使二尖瓣瓣口机械性梗阻加重,从而使血流动力学难以改善,影响FTR逆转。因为再狭窄与术后即刻二尖瓣瓣口面积密切相关[12],因此,笔者认为获得更大的术后即刻二尖瓣瓣口面积有助于远期FTR逆转。
二尖瓣置换及修复术后,术后中重度FTR残留及加重,是风湿性心脏病瓣膜术后远期死亡主要原因之一。但也有学者认为,二尖瓣狭窄伴中重度FTR患者,选择PBMV仍优于至少不差于外科合并三尖瓣成形术,毕竟后者有2.0%~3.3%围手术期死亡率[13,14]。Song等[5]比较92例二尖瓣狭窄伴有重度FTR的患者行PBMV和二尖瓣外科手术合并三尖瓣成形术,对于窦性心律的亚组分析,外科治疗组主要无心血管事件的7年生存率与PBMV组相似,且PBMV组73%无发生大于2级的FTR,与外科组无统计学差异。因此认为对于窦性心律的二尖瓣狭窄伴重度FTR患者行PBMV可获得较好的远期疗效。
总之,PBMV后早期FTR明显减轻,晚期有加重趋势;大多数伴轻度及轻度以下FTR的二尖瓣狭窄患者行PBMV后FTR长期稳定于轻度及轻度以下;而伴中重度FTR患者成功行PBMV后应长期监测FTR进展情况,尤其对于合并房颤、术前伴重度FTR患者。FTR的进展与再狭窄、房颤密切相关;窦性心律及获得尽可能大的术后即刻二尖瓣瓣口面积有助于远期FTR的逆转。
[1] Nath J, Foster E, Heidenreich PA. Impact of tricuspid regurgitation on long-term survival. J Am Coll Cardiol, 2004, 43: 405-409.
[2] Mugge A, Daniel WG, Hermann G. Quantification of tricuspid regurgitation by Doppler color flow mapping after cardiac transplantation. Am J Cardiol, 1990, 66: 884-887.
[3] Song JM, Kang DH, Song JK, et al. Outcome of significant functional tricuspid regurgitation after percutaneous mitral valvuloplasty. Am Heart J, 2003, 145: 371-376.
[4] Hannoush H, Fawzy ME, Stefadouros M, et al.Regression of significant tricuspid regurgitation after mitralballoon valvotomy for severe mitral stenosis.Am Heart J, 2004, 148: 865-870.
[5] Song H, Kang DH, Kim JH, et al.Percutaneous mitralvalvuloplasty versus surgical treatment in mitral stenosis with severe tricuspid regurgitation.Circulation, 2007, 116 (11 Suppl) : I246-I250.
[6] Sagie A, Schwammenthal E, Palacios IF, et al. Significant tricuspid regurgitation does not resolve after percutaneous balloon mitral valvotomy. J Thorac Cardiovasc Surg, 1994, 108: 727-735.
[7] Sagie A, Schwammenthal E, Newell JB, et al. Significant tricuspid regurgitation is a marker for adverse outcome in patients undergoing percutaneous balloon mitral valvuloplasty. J Am Coll Cardiol, 1994,24: 696-702.
[8] Lee SP, Kim HK, Kim KH, et al. Prevalence of significant tricuspid regurgitation in patients with successful percutaneous mitral valvuloplasty for mitral stenosis: results from 12 years’ follow-up of one centre prospective Registry. Heart, 2013, 99: 91-97.
[9] Spinner EM, Shannon P, Buice D, et al. In vitro characterization of the mechanisms responsible for functional tricuspid regurgitation.Circulation, 2011, 124: 920-929.
[10] Kin HK, Kim YJ, Kim KI, et al.Impact of the maze operation combined with left-sided valve surgery on the change in tricuspid regurgitation over time.Circulation, 2005, 112 (9 Suppl) : I14 - I19.
[11] 胡海波 , 蒋世良 , 戴汝平 , 等 . 利用多普勒超声对二尖瓣球囊扩张术后肺动脉高压预后的随访评价 . 中国循环杂志 , 2001, 16: 366-367.
[12] Song JK, Song JM, Kang DH, et al. Restenosis and adverse clinical events after successful percutaneous mitralvalvuloplasty:immediatepost post procedural mitralvalve area as an important prognosticator. Eur Heart J, 2009, 30: 1254-1262.
[13] Colombo T, Russo C, Ciliberto GR, et al. Tricuspid regurgitation secondary to mitral valve disease: tricuspid annulus function as guide to tricuspid valve repair. Cardiovasc Surg, 2001, 9: 369-377.
[14] 周睿 , 徐方杰 , 陈佩莉 , 等 . 三尖瓣环成形治疗功能性三尖瓣反流245 例总结 . 中国循环杂志 , 2009, 24: 52-55.
