妊娠期前三个月并发症的超声评估
2011-09-10SOGC加拿大妇产协会
SOGC(加拿大妇产协会)
1 胚胎时期
胚胎时期是指受孕后的8个月或者是末次月经后的10周。通常在临床上妊娠龄是根据末次月经计算的。在这个时期,器官发育形成,而大多数的畸形也在这个时期形成。妊娠的第一个超声标志是增厚的蜕膜内出现妊娠囊[1],这个囊是绒毛膜囊,超声显示是小的低回声积液周围环绕着由绒毛膜和蜕膜形成的强回声环[2],通过经阴道超声,有可能在妊娠期的4周3天就可以观察到平均直径为2~3mm的妊娠囊[1,3]。卵黄囊是孕期内第一个能被发现的结构,一经发现便可证实为宫内妊娠。当卵黄囊的平均直径仅为5~6mm时就可以被经阴道超声观察到,而通常多在直径≥8mm的时候被发现[3]。羊膜是环绕在胚胎周围的圆形薄膜,超声显示其被完全包围在厚的绒毛膜形成的回声区中。
卵黄囊位于羊膜和绒毛膜之间,羊膜很薄很难被观察到,当其与超声波垂直时最易见到。妊娠期间羊膜生长十分迅速,并且在孕期12~16周与绒毛膜融合[1,3]。当胚胎仅1~2mm长的时候就能被经阴道超声识别;在孕龄5~7周时,胚胎和孕囊平均每天能增长1mm[1];当胚胎发育到5mm长的时候,紧贴卵黄囊区域出现胎心搏动,提示为获得胚胎[3,4]。在孕5.5~6.5周,胎儿心率低于100次/分属于正常情况,在接下来的3周里,胎儿心率急剧增加到180次/分[5,6]。表2列出了正常妊娠早期的特点。
2 早期妊娠失败
早期妊娠失败可能会出现阴道流血和(或)腹痛,包括先兆流产、难免流产、稽留流产几种不同诊断类型。后者可以更细地分为无胚胎妊娠(孕卵枯萎)和胚胎死亡,除此之外还有异位妊娠和葡萄胎。当经阴道超声在直径>5mm或腹部超声在直径>9mm的胚胎里面没有发现胎心搏动时可以做出胚胎死亡的诊断[7];经阴道超声检查在直径>8mm的孕囊里未发现卵黄囊或直径>16mm的孕囊里未发现胚胎时便可诊断为枯萎孕卵;用经腹部超声检查时,直径>20mm的孕囊里未发现卵黄囊或直径>25mm的孕囊里未发现胚胎时也可诊断枯萎孕卵[8]。由于测量误差,在干预之前可以将孕囊直径的测量值增加1~2mm,如果孕囊比预计的要小的话,我们需要考虑是否计算错了妊娠期,特别是当孕母没有感到疼痛也没有流血的情况下。在这种情况下,需要间隔至少一周以后再做一次经阴道超声检查[10]。图1描述了早期妊娠失败的特点。

表1 评估证据的质量标准和建议的分类

表2 在经阴道超声的检查下,胚胎按时间顺序发展的过程
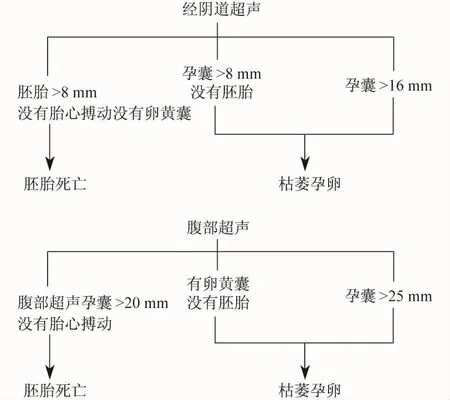
图1 关于早期妊娠失败的临床猜测
2.1 早期妊娠失败的超声迹象 特定的超声迹象可以预测早期的妊娠失败,包括在妊娠期大于7周时胎儿心动过缓(心率<85次/分)[6,11-13]、妊娠囊相对于胚胎过小(妊娠囊大小和胎儿身长差异小于5mm)[14]、过大[15](≥5~6mm)或形状异常的卵黄囊[16]和绒毛膜下血肿[17],由绒毛膜下血肿引发的自然流产率接近9%[18],在妊娠妇女年龄超过35岁和妊娠龄小于8周的情况下,这种危险性更大。
2.2 早期妊娠失败的原因 将近有70%的自然流产提示有染色体异常[20,21]。其中2/3为异常三倍体,剩余部分包括X染色体单体、嵌合体和其他的非整倍体。只有一小部分与非整倍体相关的早期流产是因为父母染色体的平衡重排或倒置。因此,多数女性因胚胎染色体异常而妊娠失败的不会反复发生妊娠失败[22]。除了染色体异常(因为核型异常),妊娠失败还跟黄体功能不足、免疫因素、感染、饮酒、吸烟或致死基因异常有关。
3 异位妊娠
最早用来诊断可疑异位妊娠的方法是测量血液中β-HCG(β-人绒毛膜促性腺激素)含量(见表3)。β-HCG阴性可以排除妊娠,包括异位妊娠。超声检查显示为宫内孕是可靠的,因为异位妊娠发生率较低,与正常妊娠的比例为1:7 000~1:30 000[23]。随着辅助生殖技术的应用,异位妊娠发生的可能性增高为1%[24,25]。宫内妊娠的诊断依据包括以下几点:①在宫腔内可以观察到妊娠囊;②在妊娠囊内可以看到胚胎或卵黄囊或双环征[26]。宫内积液没有以上特征也许只是假的妊娠囊。如果没有出现以上宫内孕的征象,则有以下几点诊断可能:孕龄计算错误、完全流产、异位妊娠。异位妊娠的超声显像是多样的,可能为单纯的附件囊性包块、附件混合性包块、输卵管环、子宫直肠凹陷的游离液体、宫外存活的胎儿、或是没有任何超声显像的空虚子宫[27,28]。
临床上可疑的异位妊娠由于普通的超声扫描或只发现单纯囊性包块,异位妊娠的可能性很低(5%),但如果发现了附件混合包块或输卵管环,异位妊娠的可能性超过90%。一个活的宫外胚胎的发现可以确诊为异位妊娠。盆腔内游离液体很少被超声检查单独发现[28]。用多普勒检查异位妊娠时,普通多普勒通常显示为一个来源于滋养层周围组织的低阻力流量波形,而彩色多普勒显示为超声环。当仅有超声检查的特征提示或高或低的异位妊娠可能性时,多普勒不能提供有用的临床信息。但是当其他的超声发现导致了一个难以确定的诊断时,多普勒此时能提供重要的临床信息。例如,碰到一个附件混合性包块时,多普勒低阻力波形和彩色多普勒的环形成像更明确的提示为异位妊娠[29]。高分辨率的超声波和血液中β-HCG的含量检测具有互补作用。多数异位妊娠都能与不相符的高水平的血β-HCG含量相关联,此处的高水平是相对于宫内积液的大小而言的。当血β-HCG的值超过一个显著的水平提示异位妊娠存在的高度危险性,而不应该误诊为宫内妊娠。多数超声实验室将血β-HCG水平1 000~2 000mIU/ml定位一个阈值,血β-HCG含量超过这个水平,需要用经阴道超声进一步检查是否存在宫内妊娠囊[30-32]。对于有些异位妊娠病例,血β-HCG水平仅仅呈现一场小幅度的上升。在这种情况下,需要进一步采用经阴道超声检查,寻找与异位妊娠相关的超声特征[33-35]。表3,显示了简化的异位妊娠诊断。
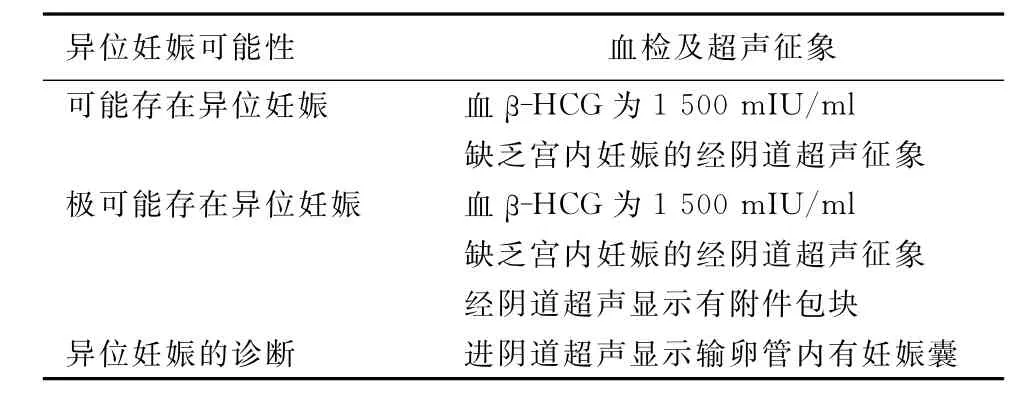
表3 关于无临床症状的输卵管异位妊娠的诊断
4 建议
4.1 当经阴道超声在直径超过5mm或者是腹部超声在直径超过9mm的胚胎里面没有发现胎心搏动时可以做出胚胎死亡的超声诊断[7]。
采用经阴道超声检查,在平均直径超过8mm的孕囊里未发现卵黄囊或直径超过16mm的孕囊里未发现胚胎时便可做出确切枯萎孕卵的经阴道超声诊断。
用经腹部超声检查时,直径超过20mm的孕囊里未发现卵黄囊或直径超过25mm的孕囊里未发现胚胎时也可诊断枯萎孕卵[8](Ⅱ-2A)。
4.2 由于测量误差,在干预之前可以将孕囊直径的测量值增加1~2mm。如果孕囊比预计的要小的话,我们需要考虑是否计算错了孕龄,特别是当孕母没有感到疼痛也没有流血的情况下。在这种情况下,需要至少间隔一周以后再做一次经阴道超声检查[10](Ⅱ-2A)。
4.3 当血β-HCG的值超过一个显著的水平(1 000~2 000mIU/ml)提示异位妊娠存在的高度危险性,而不应该误诊为宫内妊娠。当发现附件混合性包块或输卵管环时,异位妊娠的可能性高。一个存活的异位胚胎发现可以对异位妊娠做出诊断(Ⅱ-2A)。注:这些指南反映了随着时代发展出现的临床和科学的进步,并随时变化着。但是这些信息尚不能用来指导治疗过程或作为必须遵守的程序。在文件充分的情况下,地方机构可以对这些观点做修正。本指南摘译经SOGC许可,特此表示感谢。
[1] Goldstein S.Early detection of pathologic pregnancy by transvaginal sonography[J].J Clin ltrasound,1990,18:262-273.
[2] Sauerbrei E,Coooperberg PL,Poland JB.Ultrasound demonstration of thenormal fetal yolk sac[J].J Clin Ultrasound,1980,8:217.
[3] Timor-Tritsch IE,Farine D,Rosen MG.A close look at early embryonic development with the high-frequency transvaginal transducer[J].Am J Obstet Gynecol,1988,159:166-181.
[4] Levi CS,Lyons EA,Zheng XH,et al.Endovaginal US:demonstration of cardiac activity in embryos of less than 5.0 mm in crown-rump length[J].Radiology,1990,176:71-74.
[5] Merchiers EH,Dhont M,De Sutter PA,et al.Predictive value of early embryonic cardiac activity for pregnancy outcome[J].Am J Obstet Gynecol,1991,165:11-14.
[6] Achiron R,Tadmor O,Mashiach S.Heart rate as a predictor of first trimester spontaneous abortion after ultrasoundproven viability[J].Obstet Gynecol,1991,78:330-834.
[7] Brown DL,Emerson DS,Felker RE,et al.Diagnosis of early embryonic demise by endovaginal sonography[J].J Ultrasound Med,1990,9:631-636.
[8] Levi CS,Lyons EA,Lindsay DJ.Early diagnosis of nonviable pregnancy with endovaginal US[J].Radiology,1988,167:383-385.
[9] Rowling SE,Coleman BG,Langer JE,et al.First-trimester US parameters of failed pregnancy[J].Radiology,1997,203:211-217.
[10] Hately W,Case J,Campbell S.Establishing the death of an embryo by ultrasound:report of a public inquiry with recommendations[J].Ultrasound Obstet Gynecol,1995,5:353-357.
[11] Laboda LA,Estroff JA,Benacerraf BR.First trimester bradycardia a sign of impending fetal loss[J].J Ultrasound Med,1989,8:561-563.
[12] Howe RS,Isaacson KJ,Albert JL,et al.Embryonic heart rate in human pregnancy[J].J Ultrasound Med,1991,19:367-371.
[13] Falco P,Milano V,Pilu C,et al.Sonography of pregnancies with first-trimester bleeding and a viable embryo:a study of prognostic indicators by logistic regression analysis[J].Ultrasound Obstet Gynecol,1996,7:165-169.
[14] Bromley B,Harlow BL,Laboda LA,et al.Small sac size in the first trimester:apredictor of poor fetal outcome[J].Radiology,1991,178:375-377.
[15] Hurwitz SR.Yolk sac sign:sonographic appearance of the fetal yolk sac in missed abortion[J].J Ultrasound Med,1986,5:435-438.
[16] Ferrazzi E,Brambati B,Lanzani A,et al.The yolk sac in early pregnancy failure[J].Am J Obstet Gynecol,1988,158:137-142.
[17] Mantoni M, Pedersen JF.Intrauterine haematoma an ultrasonic study of threatened abortion[J].British J Obstet Gynecol,1981,88:47-51.
[18] Pedersen JF,Mantoni M.Prevalence and significance of subchorionic hemorrhage in threatened abortion:a sonographic study[J].AJR,1990,154:535-537.
[19] Bennett GL,Bromley B,Lieberman E,et al.Subchorionic hemorrhage in first-trimester pregnancies:prediction of pregnancy outcome with sonography[J].Radiology,1996,200:803-806.
[20] Schmidt-Sarosi C,Schartz LB,Lublin J,et al.Chromosomal analysis of early fetal losses in relation to transvaginal ultrasonographic detection of fetal heart motion after infertility[J].Fertil Steril,1998,69:274-277.
[21] Ohno M,Maeda T,Matsunobu A.A cytognentic study of spontaneous abortions with direct analysis of chorionic villi[J].Obstet Gynecol,1991,77:394-398.
[22] Goldstein SR,Kerenyi T,Scher J,et al.Correlation between karyotype and ultrasound findings in patients with failed early pregnancy[J].Ultrasound Obstet Gynecol,1996,8:314-317.
[23] DeVoe RW,Pratt JH.Simultaneous intra-and extrauterine pregnancy[J].Am J Obstet Gynecol,1948,6:1119.
[24] Dimitry ES,Subak-Sharpe R,Mills M,et al.Nine cases of heterotopic pregnancies in 4years of in vitro fertilization[J].Fertil Steril,1990,53:107-110.
[25] Gamberdella FR, Marrs RP.Heterotopic pregnancy associated with assisted reproductive technology[J].Am J Obstet Gynecol,1989,160:1520-1524.
[26] Nyberg DA,Laing FC,Filly RA,et al.Ultrasonographic differentiation of the gestational sac of early intrauterine pregnancy from the pseudogestational sac of ectopic pregnancy[J].Radiology,1983,146:755-759.
[27] Fleischer AC,Pennell RG,McKee MS,et al.Ectopic pregnancy:features transvaginal sonography[J].Radiology,1990,174:375-378.
[28] De Crespigny LC.Demonstration of ectopic pregnancy by transvaginal ultrasound[J].British J Obstet Gynaecol,1988,95:1253-1256.
[29] Jurkovic D,Bourne TH,Jauniaux E.Transvaginal colour Doppler study of blood flows in ectopic pregnancies[J].Fertil Steril,1992,57:68-72.
[30] Stiller RJ, Haynes de Regt R,Blair E.Transvaginal ultrasonography in patients at risk for ectopic pregnancy[J].Am J Obstet Gynecol,1989,161:930-933.
[31] Kadar N,Bohrer M,Kemmann E,et al.The discriminatory human chorionic gonadotropin zone for endovaginal sonography:aprospective,randomized study[J].Fertil Steril,1994,61:1016-1020.
[32] Romero R,Kadar N,Jeanty P,et al.Diagnosis of ectopic pregnancy:value of the discriminatory human chorionic gonadotropin zone[J].Obstet Gynecol,1985,66:357-360.
[33] Counselman FL,Shaar GS,Heller RA,et al.Quantitative b-hCG less than 1000mIUlmL in patients with ectopic pregnancy:pelvic ultrasound still useful[J].J Emerg Med,1998,16(5):699-703.
[34] Kaplan BC,Dart RG,Moskos M,et al.Ectopic pregnancy:prospective study with improved diagnostic accuracy[J].Annals of Emergency Medicine,1996,28(1):10-17.
[35] Falcone T,Mascha EJ,Goldberg JM,et al.A study of risk factors for ruptured tubal ectopic pregnancy[J].J Women’s Health,1998,7(4):459-463.
[36] Yao M,Tulandi T.Practical and current management of tubal and nontubal ectopic pregnancies[J].Curr Probl Obstet Gynecol Fertil,2000,23:95-107.
[37] Woolf SH,Battista RN,Angerson GM,et al.Canadian Task Force on the Periodic Health Exam[R].Ottawa:Canadian Communication Group,1994.xxxvii.
